اکو قلب جنین
اکو قلب جنین؛ اکو جنین مخفف اکوکاردیوگرام جنین است، یک آزمایش سونوگرافی که پزشکان برای بررسی بیماری مادرزادی قلب (CHD) از آن استفاده می کنند. این بیماری در طول سال حدود ۱ درصد از تولدها را تحت تاثیر قرار می دهد و طیف وسیعی از مشکل های قلبی را در بر می گیرد. شایع ترین تشخیص CHD، نقص دیواره بین بطنی (VSD) نام دارد.
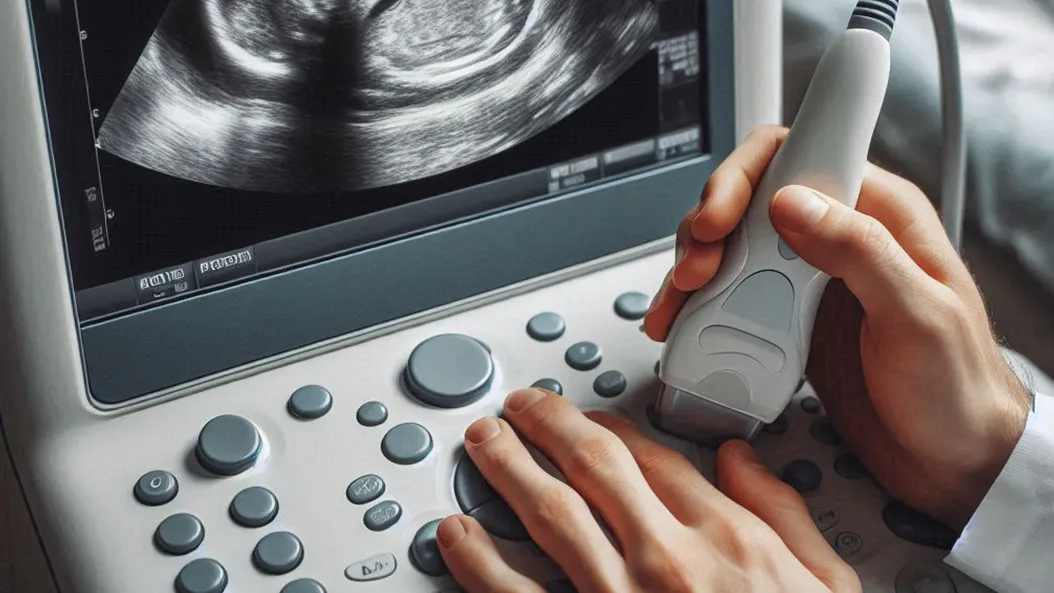
سونوگرافی یا سونوگرافی استفاده از امواج صوتی با فرکانس بالا برای تجسم بافت های نرم مانند اندام های داخلی است. قادر به تولید تصاویر بلادرنگ است که حرکت بافت ها یا جریان خون را آشکار می کند. دستگاه اولتراسوند از دستگاه دستی تشکیل شده است که امواج صوتی اولتراسونیک (بالاتر از محدوده شنوایی انسان) تولید می کند که لایه های مختلف بافت بدن را منعکس می کند. مبدل پژواک ها را به سیگنال های الکتریکی تبدیل می کند که برای ایجاد یک تصویر و نمایش آن بر روی صفحه استفاده می شود. تصاویر بر اساس فرکانس، قدرت سیگنال صوتی و زمان بازگشت اکوها هستند. تصویربرداری اولتراسوند کاربردهای زیادی در پزشکی دارد، از تشخیص برخی شرایط در دوران بارداری گرفته تا راهنمایی پزشکان برای درمان های پزشکی قطعی.

سونوگرافی کجا استفاده می شود؟
در دوران بارداری: تکنیکی که برای ایجاد تصاویری از جنین در دوران بارداری استفاده می شود. برای نظارت بر سلامت نوزاد متولد نشده و تشخیص مشکلات احتمالی، تشخیص تخمک گذاری و تشخیص بارداری استفاده می شود. بین هفته های ۴ تا ۵ بارداری برای تعیین تاریخ زایمان یا بررسی مشکلات استفاده می شود. در هفته ۶ تا ۷، سونوگرافی می تواند ضربان قلب جنین را تشخیص دهد و متوجه شود که آیا حاملگی چند قلو (قلو، سه قلو و غیره) وجود دارد یا خیر. در ۸ تا ۹ هفتگی، بازوها و پاها دیده می شوند. ۱۰ تا ۱۸ هفته ها، جزئیات بیشتر قابل مشاهده است. ۱۹-۲۱٫ در عرض چند هفته، والدین می توانند جنسیت کودک را ببینند. در هفته ۳۱، بخشی از کودک به عنوان یک شرط بندی ظاهر می شود. و در هفته های ۳۵ تا ۳۷، پزشکان می توانند وضعیت نوزاد را بررسی کنند (سر پایین یا گوه) یا یک آزمایش بدون استرس، که به عنوان پایش ضربان قلب جنین هم شناخته می شود، انجام دهند.
در تصویربرداری تشخیصی: سونوگرافی همچنین میتواند طیف گستردهای از شرایط را که بر اندامها و نواحی بافت نرم بدن تأثیر میگذارد، از جمله قلب و عروق خونی، کبد، کیسه صفرا، طحال، پانکراس، کلیهها، مثانه، رحم، تخمدانها، سینه، پروستات، تشخیص دهد. تیروئید، بیضه ها برای. تصاویر آن ضربان قلب، شریانها و پریستالیس روده (امواج انقباضات ماهیچهای که غذا را از طریق دستگاه گوارش میبرند) را در زمان واقعی نشان میدهد، برخلاف یک عکس فوری مانند یک تصویر اشعه ایکس.
چگونه از سونوگرافی استفاده کنیم؟
این نرم افزار که سونوگرافی هم نامیده می شود، از امواج صوتی برای ایجاد عملکرد آنی در داخل بدن استفاده می کند. این امواج صوتی با کمک دستگاهی به نام مبدل به تصویر تبدیل می شوند. معاینات با حرکت پروب ها در ناحیه مورد بررسی انجام می شود. تصاویر بلافاصله بر روی صفحه نمایش کامپیوتر به دست می آیند.
آیا می توانید ضربان قلب جنین را از طریق فونندوسکوپ بشنوید؟ شنیدن ضربان قلب جنین در سونوگرافی
هر مادری دوست دارد ضربان قلب جنین خود را در اسرع وقت بشنود. البته این یکی از لذت بخش ترین و همچنین هیجان انگیزترین تجربه هاست. اگر صدای ضربان قلب را می شنوید به این معنی است که جنین در حال رشد است. اما صدای قلب جنین نه تنها نشان می دهد که یک زندگی جدید به طور فعال در حال توسعه است، بلکه می تواند اطلاعات مهم زیادی را در مورد سلامت نوزاد ارائه دهد.
این سؤال که چه زمانی ضربان قلب جنین رخ می دهد برای هر مادر آینده و همچنین نکته مهمی مانند حرکت جنین در دوران بارداری که ممکن است میزان آن برای هر زن متفاوت باشد، مرتبط است.
ضربان قلب هم برای اولین بار در زمان های مختلف شنیده می شود. زنانی که علاقه مند به مدت زمان ظاهر شدن ضربان قلب هستند باید بدانند که قلب جنین بلافاصله شروع به تپش نمی کند. با شروع انسداد این اندام، برخی از بافت هایی که بعداً به بطن های قلب تبدیل می شوند، حرکات انقباضی انجام می دهند. البته دوره ای که ضربان قلب جنین در سونوگرافی شنیده می شود دیرتر فرا می رسد. متخصص زنان به شما می گوید که در چه هفته ای این صدا شنیده می شود: گاهی اوقات در مراحل اولیه شنیده می شود. در چه میزان hCG قابل شنیدن است و چه مدت ضربان قلب در سونوگرافی “دیده می شود” هم به قدرت دستگاه مورد استفاده برای مطالعه بستگی دارد. با یک پروب سونوگرافی معمولی شکم، پزشک می تواند تنها پس از ۵ هفته ضربان قلب را بشنود. و با کمک یک سنسور واژینال، ضربان ها را می توان از قبل پس از ۳-۴ هفته شنید، یعنی بلافاصله پس از شروع ضربان قلب جنین.
ضربان قلب به هفته ای که قلب می تپد بستگی دارد. در مراحل مختلف بارداری متفاوت است. اگر دوره ۶ هفته – ۸ هفته باشد، ضربان قلب جنین ۱۱۰-۱۳۰ ضربه در دقیقه است. در دوره ۸ تا ۱۱ هفته، ضربان قلب جنین می تواند به ۱۹۰ ضربه افزایش یابد. از ۱۱ هفته، فرکانس ۱۴۰-۱۶۰ ضربه می باشد.
خیلی راحت می توان فهمید که قلب نوزاد در مراحل مختلف بارداری باید چند بار در دقیقه بزند.
نمودار ضربان قلب جنین در هفته:
کسانی که علاقه مند به نمودار ضربان قلب جنین به تفکیک جنسیت فرزند هستند، باید بدانند که ضربان قلب دختران و پسران یکسان است. پزشک نه تنها ضربان قلب جنین را در هفته ارزیابی می کند، بلکه عوامل دیگری مانند مرحله فعالیت کودک، بیماری های مادر و جنین، زمان تعیین فرکانس و غیره را هم ارزیابی می کند.
اگر ضربان قلب جنین برای هفته ها مختل شود، می تواند دلایل مختلفی داشته باشد چرا ریتم قلب مختل می شود اگر ضربان قلب کمتر از ۱۲۰ ضربه در دقیقه باشد دلایل ضعیف شدن ضربان قلب در مراحل اولیه را می توان با دلایل مختلفی مرتبط دانست. می توان آن را هم برای مدت کوتاهی رفع کرد – تا ۴ هفته.
در هفته ۶، ضربان قلب جنین ممکن است ۱۰۰-۱۲۰ ضربه باشد. نبض ۱۳۰ ضربان هم نشان می دهد که همه چیز برای نوزاد خوب است. با این حال، اگر ضربان قلب بسیار پایین، کمتر از ۸۰ ضربه ثبت شود، خطر سقط جنین وجود دارد. اگر اسکن اولتراسوند به مدت ۱۲ هفته یا بیشتر نشان دهنده ضربان قلب پایین باشد، ممکن است به دلیل هیپوکسی مزمن جنین یا واکنش آن به فشار دادن بند ناف باشد. اگر ضربان قلب ۱۲۰ ضربه در دقیقه باشد، بر اساس تحقیقات انجام شده، پزشک باید بگوید چه باید کرد. قبل از تولد، ریتم ضعیف می تواند نشان دهنده هیپوکسی حاد یا مزمن جنین و همچنین فشرده شدن بند ناف در طول انقباضات باشد. اگر نبض در هفته های اول بارداری بیش از ۱۶۰ ضربه در دقیقه باشد، این معمولاً یک نوع هنجار است، اما در برخی موارد این نشان دهنده نقض جفت است. بعد از هفته ۱۲ بارداری، جنین می تواند به حرکات خودش یا استرس مادر به این شکل واکنش نشان دهد. جنین در مراحل بعدی ممکن است نتیجه هیپوکسی مزمن جنین یا پاسخ به ورزش یا انقباض باشد. می توان آن را برای مدت کوتاهی هم رفع کرد – تا ۴ هفته
درک اکو جنی
پروب مورد استفاده در اکوکاردیوگرام جنین مبدل نام دارد. امواج صوتی اولتراسونیک را به شکم شما ساطع می کند که تصویری را روی صفحه نمایش پزشک ایجاد می کند. این امواج صوتی در فرکانسی هستند که از طریق پوست شما و پوست کودک شما حرکت می کند تا از ساختارهای قلب منعکس شود.
این نوع آزمایش برای شما یا کودکتان درد یا آسیبی ایجاد نمی کند. به دلیل پیچیدگی قلب در حال رشد نوزاد و تعداد چیزهایی که پزشک به دنبال آن است، معمولا بین ۳۰ دقیقه تا ۲ ساعت طول می کشد.
اکوکاردیوگرام جنین بسیار شبیه سایر سونوگرافی حاملگی انجام شده در دوران بارداری است. متفاوت است زیرا صرفاً برای نگاه کردن به قلب کودک شما و هیچ ساختار دیگری استفاده می شود.
در طول اکو جنین چه اتفاقی می افتد؟
یک تکنسین سونوگرافی در بارداری معاینه و تصویربرداری را کامل می کند. یک متخصص قلب کودکان تصاویر را به عنوان متخصصی که رشد قلب کودک شما را در رحم درک می کند، می خواند و تفسیر می کند.
پزشکان سونوگرافی را در زمانی که کودک شما در رحم است انجام می دهند، زیرا ۲۵ درصد از نوزادان مبتلا به CHD در سال اول زندگی نیاز به دارو یا جراحی دارند. تشخیص زودهنگام به پزشکان این امکان را می دهد که برای مراقبت از نوزاد شما آماده شوند و اطمینان حاصل کنند که آنها برنامه ای دارند.
برای دانستن درباره تفاوت ماموگرافی دیجیتال ۳ بعدی و ماموگرافی ۲ بعدی بر روی آن کلیک کنید.
آماده شدن برای اکو قلب جنین
برخی از سونوگرافی ها برای نتایج بهتر نیاز به داشتن مثانه پر دارند. این برای اکوکاردیوگرام جنین ضروری نیست. در واقع، ممکن است ترجیح دهید مثانه خود را قبل از معاینه خالی کنید، زیرا ممکن است تا ۲ ساعت طول بکشد.
از آنجایی که پزشک شما به یک متخصص ارجاع می دهد، مهم است که تا حد امکان اطلاعات بیشتری در اختیار تکنسین خود داشته باشید. این ممکن است شامل جزئیاتی مانند:
نقص قلب خودت
سابقه خانوادگی نقص قلبی
مدارک پزشکی
جزئیات نگرانی های شما
چرا اکو جنین مهم است؟
پژواک جنین بیماری های مادرزادی قلبی را که در رحم اتفاق می افتد و ممکن است بر ساختار و عملکرد قلب کودک شما تأثیر بگذارد، بررسی می کند. CHD خفیف ممکن است سوراخی در قلب کودک شما باشد، در حالی که در مورد شدیدتر ممکن است قسمت هایی از دست رفته باشد. انواع CHD عبارتند از:
نقص دیواره بین دهلیزی
نقص سپتوم دهلیزی
کوآرکتاسیون آئورت
بطن راست دو خروجی
d – جابجایی شریان های بزرگ
ناهنجاری ابشتاین
سندرم هیپوپلاستیک قلب چپ
قوس آئورت قطع شده
آترزی ریوی
بطن منفرد
تترالوژی فالوت
بازگشت غیرعادی کامل وریدی ریوی
آترزی سه لتی
تنه شریانی
نقص دیواره بین بطنی
نتایج یک اکو جنین
یک متخصص قلب کودکان نتایج سونوگرافی را به شما و پزشکتان می دهد. ممکن است پاسخ های مورد نیاز خود را از آزمون دریافت کنید، یا ممکن است سوالات بیشتری برای شما باقی بماند. این بستگی به سن حاملگی نوزاد، تشخیص و کیفیت تصویربرداری دارد.
پس از تکمیل مطالعه، با متخصص قلب کودکان ملاقات می کنید تا در مورد یافته ها مطلع شوید. ممکن است به یک یا چند آزمایش قبل از تولد نوزادتان نیاز داشته باشید تا بر شدت بیماری نظارت شود. این درست است حتی اگر اولین آزمایش شما نتایج را در محدوده طبیعی ارائه دهد.
اکوکاردیوگرام جنین بعد از هفته ۱۷ بارداری قابل اطمینان در نظر گرفته می شود، اگرچه ممکن است در اوایل هفته ۱۲ به جای شکم از طریق واژینال انجام شود. اگر نقص قلبی مشاهده شود، با بهترین و بدترین سناریوهای ممکن برای کودک خود آشنا خواهید شد.
این به شما کمک می کند تا برای آنچه که پس از تولد اتفاق می افتد آماده شوید. در برخی موارد، نوزادان بلافاصله پس از تولد برای تثبیت نیاز به نظارت یا جراحی دارند. پزشک شما همه گزینه های موجود را در اختیار شما قرار می دهد، نتایج احتمالی هر کدام را به شما آموزش می دهد و به شما و همسرتان اجازه می دهد بهترین تصمیم را بگیرید.
بیماری های مادرزادی قلبی ممکن است خطر ابتلای کودک شما به سایر مشکلات ژنتیکی مانند سندرم داون یا سندرم دی جورج را افزایش دهد. تومورهای خوش خیم ممکن است همراه با بیماری های قلبی ظاهر شوند که نشان دهنده اسکلروز توبروس است.
سایر آزمایش ها ممکن است شامل موارد زیر باشد:
سونوگرافی جنین سطح بالا، سونوگرافی دقیق تر برای جستجوی سایر علائم غیر طبیعی
ام آر آی جنین، که به رشد اندام های جنین شما نگاه می کند
مشاوره ژنتیک، ارزیابی که احتمال یک بیماری ژنتیکی را تعیین میکند، از جمله احتمال ابتلای کودکان آینده به شرایط مشابه.
آمنیوسنتز، که اختلالات کروموزومی، اختلالات ژنتیکی و برخی نقایص مادرزادی را بر اساس DNA نوزاد شما در حالی که هنوز در رحم مادر است تعیین می کند.
اکوکاردیوگرافی جنین چیست؟
اکوکاردیوگرافی جنین نوعی مطالعه تصویربرداری است که به پزشکان اجازه می دهد تا قلب یک نوزاد متولد نشده را قبل از تولد مشاهده کنند.
اکوکاردیوگرافی جنین به معنای استفاده از سونوگرافی برای بررسی ساختار و عملکرد قلب است.
اکوکاردیوگرام جنین خود آزمایش است.
اکو جنین اصطلاح کوتاه شده ای است که اغلب می شنوید که برای این آزمایش استفاده می شود.
در طی اکو جنین، از پروب اولتراسوند برای ارسال و دریافت امواج صوتی استفاده می شود. این شبیه به نحوه انجام سونوگرافی زنان و زایمان است. این آزمایش تصاویر متحرک و در زمان واقعی از قلب جنین ایجاد می کند. این به پزشکان اجازه میدهد قلب، رگهای خونی آن و جریان خون از طریق عروق و چهار حفره قلب را مشاهده کنند.
چرا به اکوکاردیوگرافی جنین نیاز دارم؟
اکوکاردیوگرام جنین معمولاً زمانی انجام می شود که این نگرانی وجود داشته باشد که کودک ممکن است بیماری قلبی داشته باشد یا در معرض خطر بالاتری برای ابتلا به آن باشد.
دلایل رایج برای انجام اکو جنین عبارتند از:
نگرانی برای نقص قلب در سونوگرافی زنان و زایمان
والدین یا فرزند دیگری که با نقص مادرزادی قلب متولد شده اند. (این بیماری قلبی است که در بدو تولد وجود دارد.)
ناهنجاری های کروموزومی مشکوک در آزمایش های ژنتیکی قبل از تولد، (آزمایش ژنتیک قبل از تولد)
سایر ناهنجاری های جنینی که در سونوگرافی زنان و زایمان مشاهده می شود
دیابت مادر
بی نظمی در ضربان قلب جنین (به نام آریتمی)
اکوکاردیوگرافی جنین چگونه انجام می شود؟
اکو جنین بدون درد است. مانند سونوگرافی معمولی زنان و زایمان انجام می شود. مادر باردار باید صاف یا به پهلو دراز بکشد. این گاهی اوقات برای مادران در اواخر بارداری ناراحت کننده است.
قبل از اکو جنین نیازی به آمادگی خاصی ندارید. این آزمایش حدود ۳۰ تا ۴۵ دقیقه طول می کشد. به صورت سرپایی انجام می شود. برای انجام این آزمایش نیازی نیست یک شب بمانید.
در کودکان سینسیناتی، یک متخصص سونوگرافی جنین ثبت شده این اکو را انجام می دهد. یک متخصص قلب کودکان این مطالعه را تفسیر می کند. این متخصصان قلب آموزش های پیشرفته ای در زمینه تصویربرداری جنین و سونوگرافی قلب دارند.
این آزمایش در کلینیک های سرپایی قلب کودکان ما انجام می شود. در صورت غیر طبیعی بودن، بلافاصله پس از تکمیل اکو جنین، نتایج را با شما به اشتراک خواهیم گذاشت.
اکو جنین در چه مرحله ای از بارداری باید انجام شود؟
برای اکوهای جنینی که بین هفته های ۱۸ تا ۲۴ بارداری (در حدود اواسط بارداری) انجام شود، ایده آل است. اما آنها را می توان در هر زمان پس از این مدت انجام داد.
قبل از هفته ۱۸ بارداری، اندازه کوچک جنین، تصویربرداری از قلب را دشوارتر می کند. با این حال، در برخی از حاملگی های پرخطر، ممکن است پژواک جنین در اوایل هفته ۱۲-۱۴ بارداری کامل شود.
از اکوکاردیوگرام جنین چه می توان آموخت؟
یک اکو کامل جنین آناتومی کامل قلب جنین را به ما نشان می دهد. ما می توانیم از آن برای ارزیابی عملکرد قلب و شناسایی ریتم های طبیعی یا غیر طبیعی قلب استفاده کنیم.
اطلاعات حاصل از آزمون چگونه استفاده خواهد شد؟
اطلاعات مربوط به مشکلات قلب جنین برای متخصص زنان و زایمان شما و متخصص اطفال یا متخصص نوزادان ارسال می شود که احتمالاً بلافاصله پس از تولد نوزاد شما را خواهند دید.
برخی از مشکلات قلبی ممکن است بلافاصله پس از زایمان نیاز به توجه داشته باشند. اطلاعات اکوی جنین می تواند بر انتخاب محل تولد نوزاد شما (مرکز زنان و زایمان پرخطر یا یک مرکز اجتماعی) تأثیر بگذارد. این نتایج آزمایش همچنین به ما کمک می کند تا نحوه مراقبت از نوزاد را بلافاصله پس از تولد آماده کنیم.
برخی از مشکلات قلبی ممکن است قبل از تولد نوزاد قابل درمان باشند. برای مثال، برای نوزاد متولد نشده مبتلا به آریتمی، میتوانیم داروهای ضد آریتمی را در دوران بارداری به مادر بدهیم.
دانستن یک مشکل قلبی احتمالی قبل از زایمان به خانواده این فرصت را می دهد که در مورد این مشکل بیشتر بدانند. این می تواند به شما کمک کند تا برای مقابله با چالش های اضافی که ممکن است پس از تولد با آن روبرو شوید آماده شوید. این ممکن است شامل جراحی یا سایر مداخلاتی باشد که کودک شما ممکن است به آن نیاز داشته باشد. همچنین به تیم پزشکی کمک می کند تا حمایت و منابع مورد نیاز در دوران بارداری شما را برای اطمینان از بهترین نتایج ممکن در هنگام تولد فراهم کند.
تصویربرداری جردن بهترین مرکز ماموگرافی در تهران با ارائه خدمات ماموگرافی، ماموگرافی دیجیتال و۳ بعدی و ماموگرافی هالوژیک، سونوگرافی سینه و بیوپسی در خدمت شما عزیزان میباشد.
از هر ۱۰۰ کودک یک نفر با نقص قلبی متولد می شود. بعضی ها جدی هستند اما بیشتر اینطور نیستند. این ناهنجاریها ممکن است شامل رشد غیر طبیعی دیوارههای قلب، دریچههای قلب یا رگهای خونی باشد که وارد یا خارج میشوند.
علائم نقص مادرزادی قلب با افزایش سن متفاوت است. نوزادان ممکن است تنفس سخت یا سریع، تغذیه نامناسب، تعریق یا افزایش تعداد تنفس در طول تغذیه، تغییر رنگ مایل به آبی (سیانوز) لب ها یا پوست، تحریک پذیری غیرمعمول یا افزایش وزن با تاخیر را نشان دهند. هنگام فعال بودن، کودکان نوپا ممکن است به راحتی خسته شوند یا درد قفسه سینه یا ضربان قلب سریع نشان دهند. کودکان و نوجوانان بزرگتر ممکن است کاهش تحمل فعالیت، درد قفسه سینه در حین فعالیت، درک ضربان قلب (تپش قلب)، سرگیجه یا غش را تجربه کنند.
در طول معاینه، پزشک ممکن است متوجه رنگ غیر طبیعی پوست، نبض های غیر طبیعی در سمت چپ قفسه سینه، سوفل قلب یا سایر صداهای غیر طبیعی، تاکی کاردی، تنفس سریع یا سخت، نبض ضعیف و/یا بزرگ شدن کبد شود.
اکوکاردیوگرافی (سونوگرافی قلب) می تواند تقریباً تمام نقایص قلبی را تشخیص دهد.
آنها را می توان با جراحی قلب باز در جدی ترین موارد، با معرفی یک کاتتر مجهز به یک بالون در انتهای آن برای باز کردن یا بزرگ کردن دریچه ها یا رگ های خونی، وارد کردن دستگاهی از طریق کاتتر برای بستن دهانه های خاص درمان کرد. یا عروق خونی اضافی یا با تجویز دارو.
شایع ترین نقص مادرزادی قلب، دریچه آئورت دو لختی است. دریچه آئورت دریچه ای است که با هر ضربان قلب باز می شود تا خون از قلب به بدن جریان یابد. یک دریچه آئورت طبیعی دارای سه کاسپ یا لت است. هنگامی که دریچه دو لپه ای است، به جای سه کاسپ، فقط دو کاسپ دارد. دریچه آئورت دو لختی معمولاً در دوران نوزادی یا کودکی مشکلی ایجاد نمی کند. بنابراین ممکن است تا بزرگسالی تشخیص داده نشود. شایع ترین نقایص قلبی که در دوران نوزادی و کودکی تشخیص داده می شوند، نقایص تیغه بین دهلیزی و نقایص تیغه بین بطنی (سوراخ های بین حفره های قلب) هستند.
در مورد انواع سونوگرافی – تفسیر سونوگرافی سینه – عکس رنگی رحم بیشتر بدانید.
گردش خون طبیعی جنین
گردش خون جنین با گردش خون کودکان و بزرگسالان متفاوت است.
در کودکان و بزرگسالان، تمام خونی که از بدن به قلب باز می گردد (خون وریدی آبی و فاقد اکسیژن) وارد دهلیز راست می شود و سپس توسط بطن راست به شریان ریوی فرستاده می شود تا به ریه ها برسد. در ریه ها، خون در کیسه های هوایی ریه ها (آلوئول ها) اکسیژن می شود و همچنین دی اکسید کربنی را که حمل می کند آزاد می کند (به تبادل اکسیژن و دی اکسید کربن مراجعه کنید). این خون قرمز رنگ و غنی از اکسیژن با بازگشت از ریه ها وارد دهلیز چپ و سپس بطن چپ می شود که آن را از قلب به بقیه بدن پمپ می کند، ابتدا از طریق یک شریان بزرگ به نام آئورت، سپس از طریق d دیگر شریان های کوچکتر. .
جنین در رحم است، جایی که هوا برای تنفس وجود ندارد. در عوض، خون جنین اکسیژن را از خون غنی از اکسیژن مادر در جفت دریافت می کند. خون مادر به جنین منتقل نمی شود. فقط اکسیژن خون مادر در جفت وارد خون جنین می شود و سپس از طریق بند ناف به جنین باز می گردد. ریه های جنین جمع شده و پر از مایع است. از آنجایی که جنین هوا را تنفس نمی کند، ریه های او فقط به مقدار کمی خون نیاز دارند و گردش خون او در قلب و ریه ها متفاوت است.
قبل از تولد، اکثریت خون وریدی از ریه های غیرفعال عبور نمی کند تا زمانی که به سمت راست قلب برسد. درعوض، دو «میانبر» برای رسیدن به بقیه بدن جنین لازم است. این میانبرها عبارتند از:
سوراخ بیضی، گذرگاهی بین دو قسمت فوقانی قلب، دهلیز راست و دهلیز چپ.
مجرای شریانی، رگ خونی که دو شریان اصلی منتهی به قلب، شریان ریوی و آئورت را به هم متصل می کند.
این میانبرها اجازه می دهد تا خون وریدی با خونی که قبلاً از ریه ها عبور کرده است مخلوط شود. در جنین، خون وریدی که به قلب می رسد، از جفت اکسیژن دریافت کرده است. این خون اکسیژن دار را می توان از طریق دو اتصال سوراخ نازک بیضی و مجرای شریانی پایدار به بدن فرستاد. این بلافاصله پس از تولد تغییر می کند. هنگامی که نوزاد از کانال زایمان عبور می کند، تمام مایعات از ریه ها خارج می شود. هنگامی که او برای اولین بار نفس می کشد، ریه هایش پر از هوا می شود که اکسیژن را وارد بدن می کند. هنگامی که بند ناف قطع می شود، جفت (و بنابراین جریان خون مادر) دیگر به گردش خون نوزاد متصل نیست و تمام اکسیژن از ریه ها می آید. بنابراین سوراخهای بیضی و مجرای شریانی دیگر هدفی ندارند و چند روز تا چند هفته پس از تولد بسته میشوند و پس از آن گردش خون نوزاد همانند بزرگسالان است. گاهی اوقات فورامن اوال بسته نمی شود (فورامن اوال ثبت شده)، اما این معمولاً مشکلاتی برای سلامتی ایجاد نمی کند.با مرکز تصویر برداری دکتر هدایی همراه باشید.
انواع نقایص قلبی
نقایص قلبی جریان طبیعی خون را به ریه ها و سایر قسمت های بدن تغییر می دهد:
- دور زدن گردش خون
- منحرف کردن گردش خون
- مسدود کردن جریان خون، برای مثال زمانی که دریچه قلب یا رگ خونی معیوب است
- اتصال کوتاه گردش خون
اتصال کوتاه یا شنت به طور کلی به صورت زیر طبقه بندی می شود:
- راست چپ
- چپ راست
در یک شنت راست به چپ، خون فقیر از اکسیژن از سمت راست قلب با خون غنی از اکسیژن که به بافتهای بدن ارسال میشود، مخلوط میشود. هر چه خون فقیر از اکسیژن (که آبی است) بدون اکسیژن رسانی به خون بازگردانده شود، بدن آبی تر به نظر می رسد، به خصوص در لب ها، زبان، پوست و ناخن ها. بسیاری از نقایص قلبی با پوست مایل به آبی (سیانوز) مشخص می شوند. سیانوز نشان می دهد که مقدار خون اکسیژن دار که به بافت ها می رسد ناکافی است. بسیاری از انواع نقایص مادرزادی قلب می توانند باعث سیانوز شوند، اما یکی از شایع ترین علائم تترالوژی فالوت است.
در یک شانت چپ به راست، خون غنی از اکسیژن، تحت فشار بالا از سمت چپ قلب، با خون فقیر از اکسیژن که از طریق شریان ریوی به سمت ریه ها حرکت می کند، مخلوط می شود. سپس گردش خون ناکارآمد است و مقدار خون ارسالی به ریه ها افزایش می یابد که می تواند منجر به افزایش فشار در شریان ریوی شود. با گذشت زمان، افزایش مقدار خون و فشار آن میتواند به رگهای خونی در ریهها آسیب برساند و سمت راست و چپ قلب را بیش از حد تحت فشار قرار دهد و منجر به نارسایی قلبی شود (به شکل نارسایی قلبی: مشکلات پمپاژ و پر شدن مراجعه کنید). ناهنجاری هایی که منجر به شانت چپ به راست می شود عبارتند از: نقص دیواره بین بطنی، نقص تیغه بین دهلیزی، مجرای شریانی پایدار و مجرای دهلیزی.
.سونوگرافی سه بعدی در بارداری چیست و چرا انجام میشود؟
انحراف گردش خون
در جابجایی شریان های بزرگ، اتصالات طبیعی آئورت و شریان ریوی به قلب معکوس می شود. آئورت که تامین کننده کل بدن است به بطن راست و شریان ریوی که ریه ها را تامین می کند به بطن چپ متصل است. در نتیجه خون فقیر از اکسیژن به اطراف بدن فرستاده می شود و خون غنی از اکسیژن تنها بین ریه ها و بدن گردش می کند، بدون اینکه به بقیه بدن برسد. بدن اکسیژن کافی دریافت نمی کند و سیانوز شدید از همان دقایق اول پس از تولد رخ می دهد.
انسداد جریان خون
این انسدادها را می توان در دریچه های قلب یا رگ های خونی منتهی به قلب مشاهده کرد. آنها می توانند گردش خون را با مشکل مواجه کنند
به ریه ها، به دلیل باریک شدن دریچه ریوی (تنگی دریچه ریوی) یا باریک شدن خود شریان ریوی (تنگی شریان ریوی)
از طریق آئورت، به دلیل باریک شدن دریچه آئورت (تنگی آئورت) یا انسداد درون خود آئورت (کوآرکتاسیون آئورت)
در قلب، به دلیل باریک شدن دریچه سه لتی (در سمت راست قلب) یا دریچه میترال (در سمت چپ قلب)
انسداد جریان خون می تواند منجر به نارسایی قلبی شود. نارسایی قلبی به این معنی نیست که ضربان قلب متوقف شده است و همچنین حمله قلبی نیست. نارسایی قلبی به این معنی است که قلب قادر به پمپاژ طبیعی خون نیست. در نتیجه، خون می تواند در ریه ها جمع شود. نارسایی قلبی همچنین می تواند زمانی رخ دهد که انقباض قلب خیلی ضعیف باشد (مثلاً وقتی کودکی با عضله قلب ضعیف متولد می شود).
علل نقص قلبی
عوامل محیطی و ژنتیکی در ایجاد نقایص مادرزادی قلب نقش دارند.
عوامل محیطی شامل شرایط خاصی است که مادر دارد یا به آن مبتلا می شود و همچنین داروهای خاصی که مصرف کرده است. شرایطی که می تواند خطر نقص مادرزادی قلب را در نوزادان افزایش دهد عبارتند از: دیابت، سرخجه و لوپوس اریتماتوز سیستمیک. برخی از داروها از جمله لیتیوم، ایزوترتینوئین و داروهای ضد تشنج نیز این خطر را افزایش می دهند.
عوامل ژنتیکی که به شدت با نقایص مادرزادی قلب مرتبط هستند شامل برخی از ناهنجاری های کروموزومی از جمله سندرم داون، تریزومی ۱۳، تریزومی ۱۸ و سندرم ترنر است. سایر بیماری های ژنتیکی مانند سندرم دی جورج، سندرم مارفان و سندرم نونان می توانند باعث نقص مادرزادی شوند که بر اندام های متعدد از جمله قلب تأثیر می گذارد. زنان بالای ۳۵ سال بیشتر در معرض خطر داشتن جنین با ناهنجاری های کروموزومی هستند. حتی بدون ناهنجاری های کروموزومی، به نظر می رسد سن مادر بزرگتر یک عامل خطر مشخص برای نقایص مادرزادی قلب باشد. سن بالای پدر نیز می تواند در ایجاد نقص مادرزادی قلب نقش داشته باشد.
وقتی خانواده ای فرزندی با نقص قلبی داشته باشد، خطر بروز نقص مادرزادی قلبی در بارداری بعدی به نوع نقص قلبی و وجود ناهنجاری کروموزومی خاص بستگی دارد. تعداد بیشتری از کودکان مبتلا به بیماری قلبی تا بزرگسالی زندگی می کنند. اگر آنها تصمیم به بچه دار شدن دارند، مهم است که از نظر ناهنجاری های کروموزومی احتمالی غربالگری شوند و با یک مشاور ژنتیک ملاقات کنند تا به آنها در تعیین خطر داشتن فرزندی با نقص قلبی کمک کند.
مقالات دیگر:ماموگرافی دیجیتال، درد ماموگرافی
علائم نقص قلبی
گاهی اوقات نقایص قلبی علائم کمی ایجاد می کند یا بدون علائم است. آنها ممکن است در طول معاینه بالینی کودک شناسایی نشوند. برخی از ناهنجاری های خفیف فقط در سنین بالاتر علائم ایجاد می کنند. خوشبختانه، علائم مشاهده شده توسط والدین و ناهنجاری هایی که در طول معاینه فیزیکی مشاهده می شود، می تواند جدی ترین نقایص قلبی را در کودکان تشخیص دهد.
از آنجایی که گردش طبیعی خون غنی از اکسیژن برای رشد، تکامل و شرکت در فعالیتهای عادی ضروری است، نوزادان و کودکان مبتلا به نقص قلبی ممکن است رشد ضعیفی داشته باشند یا به طور طبیعی وزن اضافه نکنند. آنها ممکن است در خوردن غذا مشکل داشته باشند یا در حین فعالیت بدنی سریع خسته شوند. در نقایص شدید قلبی، تنفس ممکن است دشوار باشد یا سیانوز ایجاد شود. کودکان بزرگتری که دچار نقص قلبی هستند ممکن است نتوانند به شدت همسالان خود ورزش کنند یا ممکن است هنگام ورزش دچار تنگی نفس، غش یا درد قفسه سینه شوند.
هنگامی که خون به طور طبیعی در قلب گردش نمی کند، صدای غیر طبیعی (سوفل قلب) تولید می کند که با گوشی پزشکی قابل شناسایی است. سوفل غیرطبیعی قلب اغلب به خصوص بلند یا خشن است. با این حال، اکثر سوفل های قلبی که در کودکان رخ می دهد به نقص قلبی یا سایر مشکلات مربوط نمی شود. سوفل هایی که ناشی از بیماری زمینه ای قلبی نیستند معمولاً سوفل های عملکردی یا غیر ارگانیک نامیده می شوند.
نارسایی قلبی باعث تپش قلب سریع می شود و اغلب باعث تجمع مایع در ریه ها یا کبد می شود. تجمع مایعات می تواند منجر به مشکل در تنفس هنگام غذا خوردن، تنفس سریع، غرغر کردن در حین تنفس، تروق زدن در ریه ها و بزرگ شدن کبد شود.
برخی از نقایص قلبی (مانند منفذی در دهلیز) خطر تشکیل لخته خون در سمت راست قلب و عبور از نقص، به سمت چپ قلب و سپس به بدن را افزایش میدهد که در آنجا مسدود شود. یک شریان مغزی که منجر به سکته می شود. با این حال، تشکیل چنین لخته هایی در کودکان نادر است.
سندرم آیزنمنگر
سندرم آیزنمنگر زمانی اتفاق میافتد که شنت بزرگ چپ به راست که پس از تولد اصلاح نمیشود، منجر به آسیب غیرقابل برگشت به عروق ریه میشود. این ضایعات در نهایت باعث معکوس شدن شانت می شود و شانت تبدیل به یک شنت راست به چپ می شود.
در یک شنت چپ به راست، خون غنی از اکسیژن که از سمت چپ قلب پمپاژ می شود، با خون فقیر از اکسیژن که از طریق شریان ریوی به ریه ها پمپ می شود، مخلوط می شود. گردش خون پس از آن ناکارآمد است و مقدار خون ارسال شده به ریه ها افزایش می یابد. با گذشت زمان، این افزایش جریان خون به رگ های خونی در ریه ها آسیب می رساند و باعث ضخیم شدن غیر طبیعی دیواره رگ های خونی می شود. این ممکن است به آرامی، در طول چند دهه، مانند نقص دیواره بین دهلیزی، یا به سرعت مانند تداوم تنه شریانی مشترک رخ دهد. در نهایت، فشار در شریانهای ریوی آسیبدیده و ضخیمشده میتواند آنقدر زیاد شود که جریان برگشتی خون از سمت راست قلب به سمت چپ وجود داشته باشد. این رفلاکس خون سندرم آیزنمنگر نامیده می شود. سندرم آیزنمنگر می تواند روی سمت راست قلب بیش از حد کار کند و منجر به نارسایی قلبی شود. سایر عوارض عبارتند از تغییر رنگ غیر طبیعی مایل به آبی (سیانوز)، افزایش غیر طبیعی ویسکوزیته خون، خونریزی ریه و سکته مغزی.
شرایطی که می تواند منجر به سندرم آیزنمنگر شود عبارتند از:
- ارتباطات بین دهلیزی و بین بطنی
- کانال دهلیزی
- پنجره آئورت ریوی
- ماندگاری مجرای شریانی
- ماندگاری تنه شریانی مشترک
از آنجایی که نقص مادرزادی قلب معمولاً زود تشخیص داده می شود و درمان می شود، سندرم آیزنمنگر در ایالات متحده کمتر شایع است.
علائم شامل تغییر رنگ مایل به آبی پوست (سیانوز)، غش، تنگی نفس در حین فعالیت، خستگی و درد قفسه سینه است. علائم دیگر ممکن است بسته به ناهنجاری مادرزادی مسئول سندرم آیزنمنگر ظاهر شوند.
اگر پزشکان به سندرم آیزنمنگر مشکوک باشند، الکتروکاردیوگرافی، اکوکاردیوگرافی و کاتتریزاسیون قلبی انجام می شود تا اطلاعات بیشتری در مورد نحوه کار قلب ارائه شود. پزشکان همچنین آزمایشهای آزمایشگاهی را برای شناسایی ناهنجاریهای ناشی از کمبود اکسیژن انجام میدهند.
از آنجایی که پیوند بلوک قلب-ریه تنها درمان سندرم آیزنمنگر است، مهم است که نقایص مادرزادی قلب در اسرع وقت شناسایی و اصلاح شوند.
- تشخیص نقص قلبی
- الکتروکاردیوگرافی
- اشعه ایکس قفسه سینه
- اکوکاردیوگرافی
- کاتتریزاسیون قلبی
بسیاری از نقایص قلبی را می توان با اکوکاردیوگرافی (سونوگرافی قلب) قبل از تولد تشخیص داد. اگر متخصص زنان و زایمان نقص قلبی را تشخیص دهد یا مشکوک باشد، معمولاً مادر را برای سونوگرافی ویژه به نام اکوکاردیوگرافی جنین می فرستد. این روش قلب جنین را با جزئیات بررسی می کند. اگر وجود یک نقص قلبی جدی تأیید شود، این امکان را فراهم میکند که مراقبتهایی را که باید بلافاصله پس از تولد به نوزاد داده شود، به بهترین شکل آماده کرد. در ایالات متحده و بسیاری از کشورهای دیگر، نوزادان تازه متولد شده در سن یک یا دو روزگی از نظر نقص قلبی احتمالی بررسی می شوند. غربالگری با استفاده از یک پالس اکسیمتر (آزمایش بدون درد که سطح اکسیژن خون را با استفاده از حسگر اعمال شده روی پوست بررسی می کند) انجام می شود. نقایص قلبی که قبل یا بلافاصله پس از تولد ناشناخته میمانند معمولاً زمانی پیشنهاد میشوند که نوزادان یا کودکان خردسال دارای علائم، سوفل غیرطبیعی قلبی هستند که پزشک از طریق گوشی پزشکی میشنود، یا سایر علائم مشخصه بیماریهای قلبی.
تشخیص نقایص قلبی در کودکان بر اساس همان تکنیک هایی است که برای بزرگسالان استفاده می شود. پزشکان اغلب پس از پرسیدن سؤالات خاص از خانواده و انجام معاینه فیزیکی به یک ناهنجاری مشکوک می شوند. سپس معمولا اکوکاردیوگرافی، الکتروکاردیوگرافی (ECG) و اشعه ایکس قفسه سینه انجام می دهند.
اکوکاردیوگرافی می تواند تقریباً تمام نقایص قلبی را تشخیص دهد. کاتتریزاسیون قلبی می تواند این ناهنجاری را با جزئیات مشاهده کند و همچنین می تواند برای درمان برخی نقص های قلبی مورد استفاده قرار گیرد.
- درمان نقایص قلبی
- عمل جراحی قلب باز
- روشهای کاتتریزاسیون قلبی
داروها
- اکسیژنرسانی غشای خارج بدنی (ECMO) و دستگاههای کمکی بطنی (VAD)
- به ندرت، پیوند قلب
- مراقبت فوری
نارسایی قلبی یا سیانوز در هفته اول پس از تولد یک اورژانس پزشکی است. پزشکان اغلب یک لوله نازک (یک کاتتر) را در رگ بند ناف نوزاد وارد میکنند تا بتوانند داروها را راحتتر و سریعتر تجویز کنند. داروهایی مانند پروستاگلاندین به صورت داخل وریدی برای کاهش بار کاری قلب و بهبود میزان اکسیژن قابل تحویل به بدن تجویز می شود. نوزادان تازه متولد شده نیز می توانند تهویه شوند تا بتوانند راحت تر نفس بکشند. همچنین ممکن است به نوزادان تازه متولد شده با ناهنجاری های خاص نیاز به اکسیژن داده شود.مرکز تصویربرداری جردن بهترین مرکز تخصصی مپینگ اندومتریوز، انواع سونوگرافی،ماموگرافی، بیوپسی با متخصص پزشک خانوم در خدمت شما بیماران عزیز میباشد
عمل جراحی قلب باز
بسیاری از نقایص جدی قلبی را می توان به طور موثر با جراحی قلب باز اصلاح کرد. زمان مناسب برای جراحی به ماهیت نقص قلبی، علائم و شدت آن بستگی دارد. در صورت امکان، معمولاً بهتر است جراحی را تا زمانی که کودک کمی بزرگتر شود به تعویق بیندازید. با این حال، نوزادانی که علائم شدید مربوط به نقص قلبی دارند، باید در روزها یا هفته های اول پس از تولد تحت عمل جراحی قرار گیرند. ترمیم برخی از نقایص پیچیده قلبی ممکن است در چند هفته اول بسیار دشوار باشد و ممکن است برای تثبیت وضعیت نوزاد و به تأخیر انداختن نیاز به مداخله اصلاحی بیشتر، یک روش قلب غیر باز لازم باشد. نمونه ای از این نوع مداخله ایجاد یک شانت بین آئورت و شریان ریوی است.
کاتتریزاسیون قلبی
کاتتریزاسیون قلبی روشی است که در آن یک پروب (کاتتر) ظریف از یک ورید یا شریان در کشاله ران عبور داده می شود و برای تشخیص یا درمان به قلب منتقل می شود. گاهی اوقات از سایر روش های قلبی استفاده می شود، از جمله ورید ناف (دکمه ناف) نوزاد. ساختارهای تنگی قلب گاهی اوقات می توانند با قرار دادن کاتتر در آنها گشاد شوند. بالون متصل به کاتتر باد میشود و باریک شدن را، معمولاً در یک دریچه (تکنیکی به نام بالون valvuloplasty) یا یک رگ خونی (تکنیکی به نام آنژیوپلاستی با بالون) باز میکند. روش های بالون ممکن است جایگزینی برای جراحی قلب باز باشد یا ممکن است اجازه دهد جراحی قلب باز به تعویق بیفتد. کاتتریزاسیون قلبی همچنین می تواند برای بستن مجرای شریانی پایدار یا منافذ خاص در قلب (بسیاری از نقایص تیغه بین دهلیزی و برخی نقایص دیواره بین بطنی) با قرار دادن یک پلاگ یا وسیله دیگر از طریق کاتتر انجام شود. کاتتریزاسیون قلبی اسکار مشخصی روی پوست باقی نمیگذارد و زمان بهبودی اغلب کوتاهتر از عمل قلب باز است.
در برخی از نوزادان، بهویژه آنهایی که شریانهای بزرگ را جابجا میکنند، روشی به نام آتریوسپتوستومی بالونی ممکن است در طی کاتتریزاسیون قلبی انجام شود. سپس از یک بالون برای گشاد کردن فورامن اوال (حفره بین دو حفره فوقانی قلب) استفاده می شود تا اکسیژن رسانی به بدن را بهبود بخشد. این روش معمولاً برای تثبیت کودک قبل از عمل قلب باز انجام می شود.
داروها
هنگامی که جریان خون به بدن یا ریه ها در نوزاد تازه متولد شده به شدت مسدود می شود، دارویی به نام پروستاگلاندین ممکن است برای باز نگه داشتن مجرای شریانی و نجات جان نوزاد تجویز شود.
سایر داروهایی که معمولا در کودکان مبتلا به نقص قلبی استفاده می شود عبارتند از:
یک دیورتیک، مانند فوروزماید، که به حذف مایع اضافی از بدن و ریه ها کمک می کند
مهارکننده های آنزیم مبدل آنژیوتانسین (ACE) مانند کاپتوپریل، انالاپریل یا لیزینوپریل (که باعث انعطاف پذیری عروق خونی می شود و به قلب اجازه می دهد راحت تر پمپاژ کند)
دیگوکسین، که باعث می شود قلب کمی قوی تر پمپاژ کند
Milrinone، داروی قدرتمندی که به صورت داخل وریدی برای تحریک قلب برای تپش شدیدتر و شل شدن رگهای خونی تجویز میشود.
دستگاه های کمک کننده قلب
در سالهای اخیر، دستگاههای مکانیکی پیشرفته برای حمایت از فعالیت قلب کودکان مبتلا به نارسایی شدید قلبی که به دارو پاسخ نمیدهند، استفاده شده است. این دستگاه ها از یک پمپ تشکیل شده اند که به ارسال خون کافی به ریه ها و بقیه بدن کمک می کند، در حالی که قلب قادر به پمپاژ موثر نیست. می توان از آنها برای چند روز، هفته یا حتی ماه ها استفاده کرد، در حالی که قلب کودک پس از یک عفونت ویروسی یا جراحی بزرگ قلب باز بهبود می یابد، یا برای تثبیت کودک در زمان انتظار برای پیوند قلب.
اکسیژنرسانی غشای خارج بدنی (ECMO) شامل گردش خون کودک از طریق دستگاهی است که آن را اکسیژن میدهد و دی اکسید کربن را قبل از تزریق مجدد به کودک خارج میکند.
دستگاه های خاصی به نام دستگاه های کمکی بطنی (VAD) را می توان در بدن قرار داد. یک VAD خون را از قلب به بقیه بدن پمپ می کند.
در مورد انواع سونوگرافی – تفسیر سونوگرافی سینه – عکس رنگی رحم بیشتر بدانید. با مرکز تصویر برداری دکتر هدایی همراه باشید.
پیوند قلب
در موارد نادر، زمانی که تمام درمانهای دیگر با شکست مواجه میشوند، پیوند قلب انجام میشود، اما این روش به دلیل در دسترس بودن قلب اهداکننده محدود میشود.
پشتیبانی طولانی مدت
درمان برای نوزادان و کودکان بزرگتر شامل دادن داروها و تغییر رژیم غذایی آنها (از جمله محدود کردن مصرف نمک، افزایش مصرف کالری و محدود کردن مایعات) است. این درمان ها باعث تسکین قلب می شود.
برخی از کودکان که دارای نقایص قابل توجه قلبی هستند یا برای اصلاح نقایص قلبی تحت عمل جراحی قرار گرفته اند، باید قبل از مشورت با دندانپزشک و قبل از برخی اقدامات جراحی (به ویژه در دستگاه تنفسی) آنتی بیوتیک مصرف کنند. این آنتی بیوتیک ها به پیشگیری از عفونت های جدی قلبی به نام اندوکاردیت کمک می کنند. با این حال، اکثر کودکان مبتلا به نقص قلبی، چه جراحی کرده باشند یا نه، به این آنتی بیوتیک ها نیاز ندارند. با این حال، همه کودکان مبتلا به نقص قلبی باید از دندان ها و لثه های خود مراقبت کنند تا خطر گسترش عفونت به قلب آنها کاهش یابد.