شرایط سونوگرافی حاملگی
شرایط سونوگرافی حاملگی؛ سونوگرافی قبل از تولد و آزمایشات ژنتیکی
اکثر زنان در مراحل خاصی از بارداری سونوگرافی انجام می دهند تا اطمینان حاصل شود که رشد و تکامل جنین در مسیر درست قرار دارد. مهمترین سونوگرافی برای بررسی این پیشرفت که در شرایط سونوگرافی حاملگی بررسی آناتومیک نام دارد، بین هفته های ۱۶ تا ۲۲ بارداری انجام می شود. برای زنان در سیستم مراقبت بیمارستان های دانشگاهی، خدمات سونوگرافی و آزمایش پیشرفته قبل از تولد در چندین مکان ارائه می شود.برای کسب اطلاعات بیشتر درباره شرایط سونوگرافی حاملگی ادامه این مقاله رو مطالعه فرمایید.

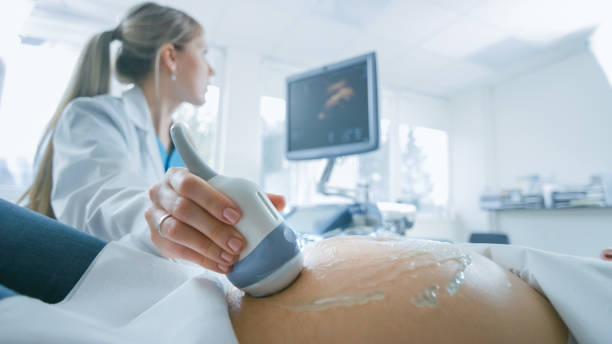
به عنوان یک بیمار در بیمارستان های دانشگاهی، احتمالا حداقل یک جلسه سونوگرافی قبل از تولد خواهید داشت و همچنین ممکن است برای تشخیص زودهنگام هر گونه شرایط سونوگرافی حاملگی و شرایط ژنتیکی یا ناهنجاری جنین تحت آزمایش ژنتیک قرار بگیرید. این آزمایشها – اغلب با هم – برای تشخیص دقیق هرگونه مشکل جنینی و شروع یک برنامه درمانی که شامل بارداری و پس از زایمان است، انجام میشود.مرکز تصویر برداری جردن زیر نظر دکتر هدایی میتواند به شما کمک کند.
تخصص و شرایط سونوگرافی حاملگی پیشرفته قبل از تولد
تمام بررسی های آناتومیک نوزادان متولد نشده در سیستم بیمارستان های دانشگاهی توسط متخصصان سونولوژیست آموزش دیده انجام می شود. اینها پزشکانی هستند که متخصص سونوگرافی هستند و از تصویربرداری سه بعدی و چهار بعدی با وضوح بالا برای مشاهده دقیق ترین جنین استفاده می کنند. این پزشک بسیار ماهر و با تجربه، که می داند به دنبال چه چیزی باشد، سونوگرافی را ارزیابی می کند. سونوگرافی های اضافی توسط سونوگرافیست ها انجام می شود – تکنسین هایی که در تصویربرداری اولتراسوند OB تخصص دارند و توسط یک تیم مجرب از متخصصان ژنتیک بالینی کودکان آموزش دیده اند.
سونوگرافی در بارداری یکی از مهم ترین زمان های انجام سونوگرافی است.
آنچه ما در طول سونوگرافی پیش از تولد به دنبال آن خواهیم بود
ما در طول سونوگرافی ودر شرایط سونوگرافی حاملگی قبل از تولد به دنبال شرایط مختلف خواهیم بود. با شروع ساختارهای مادر، به تخمدان ها، دهانه رحم و رحم مادر نگاه می کنیم. در مرحله بعد، به مکان جفت، نحوه رشد و تکامل کودک و حجم مایع نگاه خواهیم کرد.
سپس، ما به کودک نگاه می کنیم، از جمله قرار دادن بند ناف، سیستم های مختلف اندام ها و فاصله بین و اندازه چشم ها. ما تصاویری از ستون فقرات و قفسه سینه، از جمله شش نما از قلب، می گیریم. این سطح بالای بررسی دقیق قلب به طور قابل توجهی پیشرفته تر از استاندارد صنعتی تنها یک نمای است. ما همچنین به دیافراگم، دستگاه ادراری و روده ها علاوه بر بازوها، دست ها، پاها و پاها نگاه خواهیم کرد.برای کسب اطلاعات بیشتر درباره شرایط سونوگرافی حاملگی ادامه این مقاله رو مطالعه فرمایید.
تصویربرداری پیشرفته در شرایط سونوگرافی حاملگی با سونوگرافی ۳ بعدی و ۴ بعدی به تشخیص دقیق تر شرایط جنین مانند:
شکاف لب/کام: باز شدن یا شکاف در لب بالایی یا سقف دهان.
ناهنجاری های داخل جمجمه ای: نقایص مادرزادی صورت یا سر
ناهنجاری های دست: نقایص مادرزادی دست ها
نقص مادرزادی قلب: نقایص مادرزادی قلب
اسکولیوز: انحنای ستون فقرات
ناهنجاریهای اسکلتی: این بیماریها میتوانند مادرزادی یا ارثی باشند و شامل شرایطی مانند پای پرانتزی، دیسپلازی رشدی مفصل ران و نقایص مادرزادی اندام میشوند.
اسپینا بیفیدا: نقص مادرزادی که در آن ستون فقرات و غشاهای اطراف نخاع ناقص هستند.
سندرم داون: سونوگرافی می تواند برای ارزیابی خطر ابتلا به سندرم داون و سایر اختلالات کروموزومی در زمانی که روش های تهاجمی تر ناخواسته هستند استفاده شود.برای کسب اطلاعات بیشتر درباره شرایط سونوگرافی حاملگی ادامه این مقاله رو مطالعه فرمایید.
آزمایشات و مراحل پیشرفته جنین
حدود ۳ تا ۵ درصد از همه نوزادان با نقص مادرزادی متولد می شوند. بسیاری از این موارد را می توان با معاینه سونوگرافی تخصصی تشخیص داد. متخصصان پزشکی جنین مادر ما در زمینه تکنیک های سونوگرافی پیشرفته برای تشخیص دقیق ناهنجاری های جنین آموزش دیده اند. این شامل سونوگرافی سه بعدی و چهار بعدی و ارزیابی جریان خون پیشرفته است.
تیم ما از طریق مرکز ژنتیک انسانی به جدیدترین و پیچیدهترین آزمایشهای ژنتیکی، از جمله ارزیابی روتین کروموزوم، تعیین توالی ژن و آزمایش ژنتیک مولکولی هدفمند، دسترسی دارد. ما طیف گسترده ای از روش های غربالگری و آزمایش جنین را ارائه می دهیم، مانند:
آمنیوسنتز
غربالگری سرم قبل از زایمان
نمونه برداری از پرزهای کوریونی (CVS)
سرعت سنجی داپلر
اکوکاردیوگرافی جنین
تست بدون استرس (NST)
آزمایش حامل مبتنی بر قومیت
غربالگری سه ماهه اول
غربالگری سرم مادر
تست غیر تهاجمی قبل از تولد (NIPT)
غربالگری سه ماهه دوم بارداری
غربالگری احتمالی متوالی
مطالعات سونوگرافی
غربالگری ژنتیک/آنئوپلوئیدی سه ماهه اول
کمک با تشخیص ژنتیکی قبل از لانه گزینی نیز در دسترس است.
غربالگری آنیوپلوئیدی سه ماهه اول از سونوگرافی و آزمایش خون برای به دست آوردن اطلاعات در مورد خطرات ژنتیکی قبل از پایان سه ماهه اول استفاده می کند. این غربالگری می تواند والدین را زودتر از خطر ابتلا به جنین تحت تاثیر شرایط ژنتیکی مانند سندرم داون و تریزومی ۱۸ آگاه کند. همچنین می توان چندین نقص مادرزادی شدید را در سونوگرافی سه ماهه اول تشخیص داد.
بعد از یک تشخیص
اگر آزمایشی مشکلی را برای نوزاد متولد نشده شما شناسایی کرد، ما با سایر اعضای تیم UH برای برگزاری جلسات یا جلسات جنینی کار می کنیم که در آن هر موردی را با ناهنجاری های تشخیص داده شده یا نقص های ژنتیکی مورد بحث قرار می دهیم. ما با هم برنامهای برای درمان قبل و بعد از تولد نوزاد، از جمله انتقال مراقبتها ایجاد میکنیم. این تیم شامل تیمهای پزشکی جنین مادر، مامایی و اطفال، بهعلاوه رادیولوژیستها، فوقمتخصصین کودکان و سونوگرافیکهای ما است تا گزینههای درمانی دقیقی را برای شما و نوزاد متولد نشدهتان ارائه دهند.
برای کسب اطلاعات در باره عکس کلی دندان و عکس دندان بر روی آن ها کلیک کنید.
مشاوره ژنتیک قبل از تولد
قبل از انجام هر آزمایشی، تیم ما مشاوره ژنتیکی ارائه میکند تا به خانوادهها کمک کند گزینههای آزمایش را به شیوهای حساس فرهنگی درک کنند تا بتوانند بهترین تصمیمهای ممکن را برای موقعیت منحصر به فرد خود بگیرند. برخی از دلایل مراجعه یا مراجعه به مشاوره ژنتیک عبارتند از:
نتایج غیر طبیعی غربالگری سرم مادر
سن مادر بالا
نتایج آزمایش غربالگری حامل غیرطبیعی
سابقه خانوادگی اختلالات ژنتیکی
دارو، قرار گرفتن در معرض سموم محیطی
کودکان قبلی با نقایص مادرزادی
سقط مکرر بارداری
بارداری سالم در جه زمانی در سونوگرافی قابل مشاهده است؟
اولین سونوگرافی که می تواند حاملگی سالم را در داخل حفره ی رحم مادر تشخیص دهد ۱۷ روز پس از آزاد شدن تخمک از تخمدان (تخمک گذاری) است. این تقریباً سه روز پس از قاعدگی از دست رفته ی مادر است. تستهای بارداری حساستر هستند و چند روز قبل از اتمام پریود مثبت میشوند، بنابراین بین اولین آزمایش ادرار مثبت بارداری تا اولین زمانی که بارداری در اسکن قابل مشاهده است، یک هفته فاصله وجود دارد.برای کسب اطلاعات بیشتر درباره شرایط سونوگرافی حاملگی ادامه این مقاله رو مطالعه فرمایید.
بارداری اولیه در سونوگرافی چگونه به نظر می رسد؟
در دو هفته اول پس از قاعدگی از دست رفته، حاملگی اولیه در اسکن به صورت حباب کوچک پر از مایع ظاهر می شود، زیرا جنین (کودک آینده) هنوز کوچکتر از آن است که دیده شود. جنین با ضربان قلب خود برای اولین بار ۱۲-۱۷ روز پس از از دست دادن قاعدگی (یعنی در حدود شش هفته حاملگی محاسبه شده از اولین روز آخرین قاعدگی) دیده می شود. وجود ضربان قلب یک علامت بسیار اطمینان بخش است که نشان می دهد خطر سقط جنین در بارداری کم است. از آن زمان به بعد، جنین خیلی سریع رشد می کند و سه هفته پس از پریود از دست رفته سر و بدن در اسکن دیده می شود. چهار هفته پس از قاعدگی از دست رفته، بسیاری از جزئیات ظریف جنین از جمله مغز، ستون فقرات، بازوها و پاها قابل مشاهده است. ضربان قلب نیز به سرعت افزایش مییابد و در چهار تا پنج هفته پس از قاعدگی (هفتههای ۹-۸ بارداری) به اوج خود میرسد.
برای کسب اطلاعات درباره پانورکس دیجیتال و پانورکس در جردن بر روی آن ها کلیک کنید.
بهترین زمان برای شرکت در اسکن بارداری اولیه چه زمانی است؟
زنانی که تست بارداری ادرارشان مثبت است و خونریزی واژینال یا درد زیر شکم را تجربه میکنند باید بدون در نظر گرفتن چند هفته بارداری در اسکن اولیه بارداری شرکت کنند.
زنانی که حالشان خوب است اما در بارداری قبلی خود سقط جنین داشته اند، باید سه هفته پس از قاعدگی از دست رفته (در هفته هفتم بارداری) که جنین و ضربان قلب به وضوح دیده می شود، برای اسکن شرکت کنند.
زنانی که حاملگی خارج از رحم قبلی داشته اند باید یک تا دو هفته پس از قاعدگی از دست رفته (پنج تا شش هفته حاملگی) برای بررسی محل بارداری در اسکن شرکت کنند.
سقط جنین
سقط جنین در سونوگرافی زمانی تشخیص داده می شود که یک قطب جنین (جنین) قابل مشاهده باشد، اما قلب تپش نداشته باشد. هنگامی که سقط جنین در اوایل بارداری قبل از رشد جنین اتفاق می افتد، تشخیص سقط جنین همیشه ساده نیست و گاهی اوقات قبل از تشخیص نیاز به اسکن های مکرر است.
در بسیاری از موارد سقط جنین، حاملگی به طور طبیعی با انقباضات شدید و با خونریزی از رحم خارج می شود. سونوگرافی ممکن است برای تعیین اینکه آیا روند طبیعی سقط جنین کامل شده است یا اینکه ممکن است برای تسریع بهبودی نیاز به جراحی یا مداخله پزشکی باشد مفید باشد.
حاملگی خارج رحمی
عوارض اولیه بارداری که در خارج از حفره رحم قرار دارند به عنوان حاملگی خارج از رحم توصیف می شوند. آنها نسبتا نادر هستند و در ۱-۲٪ از تمام حاملگی ها رخ می دهند. شایع ترین محل حاملگی خارج از رحم در لوله فالوپ است، اما ممکن است در هر جایی از لگن رخ دهد. عوامل خطر حاملگی خارج رحمی عبارتند از: سابقه عفونت لگن، سابقه ناباروری و افزایش سن مادر. زنانی که در حین استفاده از کویل برای پیشگیری از بارداری باردار می شوند و آنهایی که در گذشته حاملگی خارج از رحمی داشته اند در معرض خطر بالایی برای داشتن حاملگی خارج از رحم هستند.
سونوگرافی تنها روشی است که تشخیص مطمئن حاملگی خارج از رحم را قبل از جراحی ارائه می دهد. کلیه مشاوران ما در تشخیص سونوگرافی حاملگی خارج از رحم متخصص هستند. در برخی موارد، حاملگی خارج از رحم ممکن است منجر به خونریزی داخلی جدی شود و تشخیص سریع و دقیق به جلوگیری از تاخیر در ارجاع زنان برای جراحی اورژانسی کمک می کند. اکثر زنان مبتلا به حاملگی خارج از رحم با علائم خفیفی که نیازی به عمل فوری ندارند، ظاهر می شوند. در این موارد، سونوگرافی به شناسایی آن دسته از زنان کمک می کند که احتمال دارد حاملگی خارج از رحم در آنها به طور طبیعی و بدون ایجاد آسیب برطرف شود. مشاوران ما برای سالها پیشتاز تحقیقات در زمینه مدیریت حاملگی خارج از رحم بودهاند و یک رویکرد تشخیصی را ایجاد کردهاند که به بیش از یک سوم زنان مبتلا به حاملگی خارج رحمی کمک میکند تا بدون نیاز به جراحی یا درمان پزشکی بر این عارضه غلبه کنند.
بارداری با اسکار سزارین
این نوع حاملگی خارج از رحم زمانی اتفاق می افتد که حاملگی در سوراخی در عضله رحم که به دلیل بهبودی ضعیف پس از سزارین قبلی ایجاد شده است، لانه گزینی می کند. زنانی که دو یا چند سزارین انجام داده اند، به ویژه در خطر ابتلا به این عوارض اولیه بارداری هستند. تشخیص بارداری اسکار سزارین همیشه آسان نیست و نیاز به مهارت بالایی در سونوگرافی دارد. خطر اصلی بارداری با اسکار سزارین خونریزی شدید از رحم است که حتی در زمانی که بارداری خیلی زود است اتفاق می افتد و می تواند منجر به هیسترکتومی و از دست دادن باروری زن شود.
ما همچنین علاقه خاصی به تشخیص و مدیریت حاملگی اسکار سزارین و سایر حاملگیهای نابجا نادر مانند حاملگی دهانه رحم، بینابینی و داخل رحمی داریم. تیم ما به ویژه به دلیل تخصص خود در تشخیص و مدیریت حاملگی خارج رحمی با اسکار سزارین شناخته شده است و ما به طور مرتب زنان مبتلا به این بیماری را می بینیم که از تمام نقاط انگلستان و بسیاری از کشورهای اروپایی به ما مراجعه می کنند.
بارداری با مکان نامشخص
گاهی اوقات بارداری را نمی توان در اسکن مشاهده کرد، اگرچه آزمایش بارداری ادرار مثبت است. این به عنوان حاملگی با مکان نامشخص (PUL) در زنان توصیف می شود. در بیشتر موارد این به این دلیل است که قبل از حضور زنان برای اسکن، سقط جنین ناگهانی اتفاق افتاده است. معمولاً چند هفته طول می کشد تا هورمون های بارداری پس از سقط جنین از بین بروند که دلیل مثبت بودن تست بارداری را توضیح می دهد. برخی از زنان مطمئن نیستند که چه زمانی ممکن است باردار شده باشند و ممکن است قبل از اینکه بارداری به اندازه کافی بزرگ باشد که در سونوگرافی نشان داده شود، برای اسکن شرکت کنند. تعداد کمی از زنان مبتلا به PUL در اسکن های بعدی، حاملگی خارج از رحم تشخیص داده می شوند.
ما روش بسیار مؤثر خود را برای ارزیابی زنانی که با PUL مراجعه میکنند توسعه دادهایم. ما یک آزمایش خون برای اندازه گیری هورمون های ß-hCG و پروژسترون انجام می دهیم. هنگامی که با هم ترکیب شوند، خواندن سطح هورمون در خون به ما کمک می کند تا تشخیص دهیم که آیا سقط جنین قبلاً رخ داده است یا اینکه آیا بارداری هنوز در حال پیشرفت است و اسکن های بعدی مورد نیاز است. این ما را قادر می سازد تا در همان روز یک تشخیص قطعی برای اکثر زنان ارائه دهیم و از بازدیدهای غیرضروری پیگیری و استرس ناشی از تشخیص طولانی مدت به طور نامطمئن اجتناب کنیم.
اطلاعات عمومی که شاید به درد شما بخورد:
سرکلاژ دهانه رحم چیست؟
یکی از روش هایی است که برای طولانی کردن بارداری زنان بارداری که در معرض خطر زایمان قبل از هفته سی و هفتم بارداری هستند استفاده می شود. به لطف بارداری طولانی، کودک مدت بیشتری در رحم می ماند و رشد خود را کامل می کند. این روش بسته به شرایط فرد به صورت باز یا لاپاروسکوپی، از طریق واژن (ترانس واژینال) یا شکم (ترانس شکمی) انجام می شود. نتایج موفقیت آمیز تقریباً در ۹۰٪ از افرادی که تحت این روش قرار می گیرند به دست می آید. در صورتی که در بارداری های قبلی به دلیل این وضعیت خطر سقط جنین وجود داشت، توصیه می شود قبل از برنامه ریزی بارداری با متخصصان این حوزه مشورت کنید.
سرکلاژ دهانه رحم چیست؟
این یک روش جراحی است که دهانه رحم را بسته نگه می دارد تا از خطر زایمان زودرس به دلیل ناکافی بودن (ضعیف) دهانه رحم جلوگیری کند. در طول این روش، پزشک چند بخیه روی دهانه رحم بزرگ شده میگذارد تا بسته بماند. به همین دلیل به دوخت دهانه رحم نیز معروف است. به لطف این فرآیند، کودک زمان بیشتری را در رحم سپری می کند و رشد خود را کامل می کند.
سرکلاژ دهانه رحم برای چه کسانی اعمال می شود؟
در زنان باردار، دهانه رحم (بخشی از رحم که به واژن متصل می شود) زمانی که نوزاد آماده تولد است، منبسط می شود. در برخی افراد، به دلیل ناکافی بودن (ضعیف) دهانه رحم، ممکن است دهانه رحم خیلی زود یا قبل از بارداری گشاد شود. از آنجایی که این وضعیت ممکن است باعث زایمان زودرس شود، باید اقدامات احتیاطی انجام شود. یکی از این اقدامات سرکلاژ دهانه رحم است. افرادی که می توانند تحت عمل سرکلاژ دهانه رحم قرار گیرند به شرح زیر است:
افرادی که دهانه رحم آنها به دلیل جراحی مانند لیپ (روشی که روی دهانه رحم اعمال می شود) یا روی دهانه رحم بزرگ شده است.
افرادی که به دلیل داشتن دهانه رحم غیرطبیعی سقط جنین دارند
افرادی که به دهانه رحم آسیب می رسانند
افرادی که سابقه سرکلاژ دهانه رحم در بارداری های قبلی دارند
افرادی که در بارداری های قبلی قبل از هفته ۳۴ زایمان کرده اند
برای افرادی که به دلیل گشاد شدن دهانه رحم در بارداری های قبلی سقط جنین داشته اند استفاده می شود.
در صورت داشتن شکایات ذکر شده در بالا، توصیه می شود در اسرع وقت توسط پزشک معاینه شوید. در صورتی که پزشک پس از معاینه، انجام سرکلاژ دهانه رحم را مناسب بداند، انجام آن را در هفته های ۱۲ تا ۱۴ بارداری توصیه می کند. در غیر این صورت، نمی توان این روش را انجام داد زیرا دهانه رحم با پیشرفت بارداری نازک می شود.
قبل از عمل سرکلاژ دهانه رحم چه باید کرد؟
سرکلاژ دهانه رحم یک روش جراحی است که بر روی دهانه رحم اعمال می شود. بنابراین، نکاتی وجود دارد که قبل از انجام عمل باید در نظر گرفته شود. این نکات به شرح زیر است:
قبل از انجام عمل، سابقه سلامتی بیمار باید توسط پزشک بررسی شود.
پزشک باید در مورد بارداری، جراحی رحم و روش ها مطلع شود. بررسی می شود که آیا در این روش های جراحی عوارضی وجود دارد یا خیر.
در صورت عفونت می توان مخاط دهانه رحم یا آمنیوسنتز یا نمونه مایع آمنیوتیک را از بیمار گرفته و معاینه کرد. مایع آمنیوتیک با ورود سوزن به ناحیه شکم جمع آوری می شود.
قبل از انجام عمل سرکلاژ دهانه رحم، دهانه رحم باید با قرار دادن اسپکولوم (وسیله فلزی که برای گسترش واژن استفاده می شود) در داخل واژن بررسی شود.
باید با سونوگرافی واژینال معاینه شود.
ممکن است پزشک از شما بخواهد که یک هفته قبل از عمل از رابطه جنسی خودداری کنید.
هر سوالی که بیمار قبل از عمل داشته باشد پاسخ داده می شود. بیمار باید در طول عمل راحت و بی خیال باشد.
سرکلاژ دهانه رحم چگونه انجام می شود؟
در حین عمل سرکلاژ دهانه رحم، روی میز معاینه دراز می کشید و پاهای خود را باز و پاهای خود را به صورت رکابی قرار می دهید. بی حسی موضعی یا اپیدورال بر روی بیمار اعمال می شود تا از هر گونه درد قبل از عمل جلوگیری شود. به منظور پیشگیری کامل از دردی که ممکن است در حین عمل ایجاد شود، مکمل های مسکن لازم به بیمار داده می شود. در حالی که بی حسی موضعی انجام می شود، ممکن است احساس خفیفی از سفتی و درد در دهانه رحم وجود داشته باشد. این احساس در مدت کوتاهی از بین خواهد رفت. پس از اثربخشی بیهوشی، پزشک دهانه رحم را با مواد جراحی لازم محکم بخیه می زند تا ضعف در دهانه رحم برطرف شود.
آیا درد بعد از عمل سرکلاژ دهانه رحم احساس می شود؟
خونریزی خفیف، گرفتگی، درد و لکه بینی ممکن است تا چند روز پس از عمل رخ دهد. درد پس از عمل نباید بیشتر از دوره قاعدگی باشد. برای درد می توان از مسکن های توصیه شده توسط پزشک استفاده کرد.
پس از عمل، احساس سوزش در هنگام ادرار ممکن است تا زمان بهبودی رخ دهد. این دردهای احساس شده از فردی به فرد دیگر متفاوت است.
اگر خونریزی، درد، گرفتگی و لکه بینی برای مدت طولانی و شدید باشد، لازم است این وضعیت را به پزشک گزارش دهید.
چه زمانی باید بخیه های سرکلاژ دهانه رحم را برداشت؟
توصیه می شود بخیه هایی که در حین عمل سرکلاژ دهانه رحم روی واژن گذاشته می شود تا هفته سی و هفتم بارداری قطع شود. هنگامی که زمان برداشتن سرکلاژ فرا می رسد، بسیاری از مراحل اعمال این روش اعمال می شود.
همانطور که در طول عمل انجام می شود، روی میز معاینه دراز بکشید و پاهای خود را از هم باز کنید و هر دو پا را در رکاب قرار دهید. پزشک بخیه ها را از دهانه رحم خواهد برد. در حین برداشتن بخیه ها نباید حرکت کنید.
اگر آب زایمان قبل از زمان برداشتن سرکلاژ پاره شود یا اگر نیاز به شروع زایمان وجود داشته باشد، می توان سرکلاژ را زودتر برداشت.
عوامل خطر در عمل سرکلاژ دهانه رحم چیست؟
سرکلاژ دهانه رحم روشی است که از فردی به فرد دیگر متفاوت است. بسته به شرایط بیمار، اگر مزایای این روش بیشتر از خطرات آن باشد، سرکلاژ دهانه رحم برای آن فرد توصیه می شود. مانند تقریباً هر روش پزشکی، این روش نیز خطرات خاصی دارد. خطراتی که باید در نظر گرفته شوند به شرح زیر است:
عفونت
آسیب به دهانه رحم
خون ریزی
سر خوردن بخیه ها
پارگی زودرس غشاء (غشایی که نوزاد در رحم در آن قرار دارد)
زایمان زودرس در صورت پارگی غشا
اگر زایمان زودرس اتفاق بیفتد، عوامل خطر این روش مانند زخم روی دهانه رحم یا پارگی رحم ممکن است رخ دهد زیرا بخیه ها هنوز بهبود نیافته اند.
بعد از عمل سرکلاژ دهانه رحم چه مواردی را باید در نظر گرفت؟
پس از انجام عمل، به دلیل خطر هرگونه عارضه، بیمار برای چند ساعت در بیمارستان بستری می شود. اگر بیمار هیچ گونه عارضه ای نداشته باشد، می تواند همان روز به خانه برود.
پزشک می تواند درمان آنتی بیوتیکی مناسب را برای جلوگیری از خطر عفونت به بیمار بدهد. توصیه می شود داروهای آنتی بیوتیکی که برای بیمار تجویز می شود بدون وقفه مصرف شود.
توصیه می شود بیمار پس از انجام عمل استراحت کند تا بخیه ها به خوبی بهبود یابند. با نظر پزشک، تقریباً به مدت ۱۰ روز از آمیزش جنسی، ورزش و بلند کردن اجسام سنگین اجتناب شود. بازگشت بیماران به فعالیت های روزانه خود مانند مدرسه و محل کار یک روز پس از عمل هیچ ضرری ندارد.
اگر بعد از عمل شرایطی مانند تب بالا، بوی بد واژن، انقباضات در فواصل معین، درد تحتانی کشاله ران و خونریزی بیش از حد بعد از عمل رخ دهد، باید سریعاً با دکتری که این عمل را انجام داده است، مشورت شود.
بیشتربدانید:سونوگرافی در ارتوپدی–بهترین زمان سونوگرافی پستان–سونوگرافی سینه در تهران–بیوپسی هسته سوزنی سینه
سوالات متداول
به دلیل ضعف دهانه رحم که در کشور ما شایع است، یکی از پرتکرارترین اعمالی است که انجام می شود. برخی از متداول ترین سوالات برای رفع شک و تردید در ذهن افرادی که می خواهند این روش را انجام دهند وجود دارد. سوالات متداول در مورد این روش به شرح زیر است:
بارداری با عمل سرکلاژ دهانه رحم چقدر طول می کشد؟
همانطور که مشخص است هدف اصلی از این روش جلوگیری از زایمان زودرس و افزایش طول مدت بارداری است. بارداری به طور متوسط می تواند تا ۵ هفته طول بکشد. این دوره تمدید از فردی به فرد دیگر متفاوت است. اگر زایمان قبل از پایان ۵ هفته شروع شود، می توان سرکلاژ دهانه رحم را زودتر خاتمه داد.
روند معاینه بعد از سرکلاژ دهانه رحم چیست؟
بیمار باید در حین و بعد از عمل سرکلاژ سرویکس تحت کنترل باشد. علاوه بر داروهایی که با توصیه پزشک استفاده می شود، باید تصاویر سونوگرافی منظم نیز بررسی شود. به منظور اجتناب از هرگونه عارضه (وضعیتی که بر روند بیماری تأثیر منفی می گذارد)، باید معاینات منظم بیمارستانی در بازه زمانی توصیه شده توسط پزشک انجام شود.
دوره باروری به چه معناست؟ چه آزمایشاتی برای باروری انجام می شود؟
هر زوجی که می خواهد فرزندی را به دنیا بیاورد، ممکن است آزمایشاتی انجام دهد. وضعیت باروری شما نیز با سن شما نسبت کاملا معکوس دارد.
اگر شما و همسرتان در تلاش برای بچه دار شدن هستید اما نمی توانید، ممکن است به این فکر کنید که آیا باید آزمایش های لازم را برای بررسی باروری خود انجام دهید یا خیر. متخصصان می گویند در صورتی که با وجود رابطه جنسی منظم بدون کنترل بارداری به مدت ۱۲ ماه اگر زیر ۳۵ سال دارید و ۶ ماه اگر بالای ۳۵ سال دارید، بارداری حاصل نشد، وقت آن است که با پزشک مشورت کنید.
چگونه می دانید بارور هستید؟
برای زوجین مهم است که با هم دیگر نزد پزشک بروند. به گفته انجمن پزشکی باروری آمریکا، ناباروری مردان و زنان را به یک اندازه تحت تاثیر قرار می دهد، بنابراین هر دو طرف باید آزمایش شوند. در طول اولین ملاقات با پزشک، احتمالاً او سؤالاتی در مورد سلامت عمومی و سبک زندگی شما خواهد پرسید.
- تاریخچه پزشکی ، از جمله بیماری های مزمن یا جراحی
- داروهایی که در گذشته مصرف می کنید یا از آنها استفاده کرده اید ،
- سیگار کشیدن ، مصرف الکل ، مصرف کافئین یا مصرف غیرقانونی ،
- قرار گرفتن در معرض مواد شیمیایی ، سموم یا تابش در خانه یا محل کار
- همچنین در مورد زندگی جنسی شما؛
- چند وقت یکبار رابطه جنسی دارید؟
- انتخاب روش کنترل بارداری و نیز سابقه استفاده شما،
- وجود بیماری های مقاربتی،
- وجود هرگونه مشکل در حین مقاربت.
پزشک شما همچنین سوالات زیر را در مورد دوره های قاعدگی شما می پرسد:
آیا قبلا باردار بوده اید؟
چند بار دوره خود را در طول سال گذشته گذراندید؟
آیا دوره های قاعدگی نامنظم یا تاخیر قاعدگی را تجربه کرده اید؟
آیا بین پریودها لکه بینی داشته اید؟
آیا تغییراتی در میزان یا طول خونریزی خود داشتهاید، مانند تغییر در میزان لختههای خون بزرگ یا درد مرتبط با قاعدگی که قبلاً وجود نداشت؟
از چه روش های پیشگیری از بارداری استفاده کردید؟
آیا تا به حال برای بچه دار شدن نزد پزشک رفته اید و تحت درمان قرار گرفته اید؟
چه آزمایشاتی برای باروری انجام می شود؟
هیچ آزمایش واحدی وجود ندارد که بتوان آن را بهترین آزمایش برای تحقیقات در مشکل ناباروری نامید. پزشکان از آزمایشهای مختلفی برای شناسایی مشکلاتی که ممکن است باعث مشکلات باروری شوند، استفاده میکنند. جدای از این، معاینات و معایناتی که باید انجام شود.
معاینه لگن و ارزیابی سونوگرافی
شما باید تست پاپ اسمیر را انجام دهید که برای تشخیص سلول های غیر طبیعی در اطراف دهانه رحم شما استفاده می شود. این آزمایش برای تشخیص سرطان دهانه رحم و سایر مشکلات دهانه رحم یا بیماری های مقاربتی مفید است. هر یک از اینها ممکن است برای باردار شدن مشکل ایجاد کند.
ارزیابی سونوگرافی ترانس واژینال یک اسکن غیر تهاجمی است که رحم و تخمدان ها را تجسم می کند. اگرچه ممکن است برای برخی از زنان کمی ناراحت کننده باشد، اما نتایج بسیار بهتری نسبت به سونوگرافی شکم ارائه می دهد. با روش اولتراسوند ترانس واژینال وجود ناهنجاریهای ساختاری مانند پولیپ، میوم، تجمع مایع در لولهها یعنی هیدروسالپنکس که ممکن است از بارداری در رحم جلوگیری کند قابل تشخیص است، در حالی که با نگاه کردن به ذخایر تخمک میتوان تصور کرد. کیست های تشکیل شده در تخمدان ها و تعداد تخمک هایی که می توانند در ابتدای هر دوره قاعدگی ایجاد شوند. در صورت وجود ناهنجاری های ساختاری، لازم است با استفاده از معاینه تکمیلی و روش های تشخیصی تهاجمی، وضعیت موجود تأیید شود. یا در صورت مشاهده هر گونه ضایعه کیستیک، ممکن است در مواردی که مشکوک به عفونت باشد، انجام روش های تصویربرداری، آزمایش خون و حتی برخی از اقدامات تهاجمی برای رد یک بیماری بدخیم قبل از بارداری ضروری باشد.
آزمایشات خون
این روشی است که اغلب برای بررسی سطح هورمون و ذخیره تخمدان (تعداد تخمک های بالقوه باقی مانده در تخمدان های یک زن) استفاده می شود. هورمون های FSH، LH و E2 در روز دوم یا سوم قاعدگی ارزیابی می شوند. علاوه بر این، آزمایشهای TSH و fT4 باید برای ارزیابی عملکرد غده تیروئید درخواست می شود.
جدای از این موارد، اگر سابقه خانوادگی یائسگی زودرس یا نارسایی تخمدان وجود داشته باشد و در نتیجه سونوگرافی ارزیابی شده در روزهای دوم تا سوم قاعدگی، ذخیره تخمدان کم مشاهده شود، ممکن است هورمون آنتی مولرین (AMH) درخواست شود. برای تایید این موضوع در حالی که هورمون های FSH، LH و E2 باید در روزهای دوم تا سوم قاعدگی درخواست شوند، روز یا زمان خاصی یا ناشتا بودن برای معاینه لازم نیست.
بیشتربدانید: سونوگرافی بیوپسی چیست– بهترین مرکز بیوپسی سینه درتهران– بیوپسی چیست– هزینه بیوپسی
روش های کم تهاجمی مانند جراحی
هیستروسالپنگوگرام (HSG) یک روش تصویربرداری است که پس از تزریق یک رنگ خاص از طریق دهانه رحم، از رحم و لوله های فالوپ عکسبرداری می کند.
علائم باروری چیست؟
در بیشتر موارد، داشتن یک چرخه قاعدگی طبیعی، مهمترین سرنخ نشان میدهد که شما بدون توجه به وزنتان بارور هستید. برای داشتن قاعدگی منظم باید هر ماه یک تخمک در ابتدای قاعدگی انتخاب شود، رشد کند، بالغ شود و از تخمدان خارج شود، یعنی تخمک گذاری اتفاق بیفتد.
روش هایی وجود دارد که می توانید در بدن خود دنبال کنید تا بفهمید در حال تخمک گذاری هستید.
ردیابی طول چرخه قاعدگی
تخمک گذاری معمولاً حدود ۱۴ روز قبل از شروع قاعدگی اتفاق می افتد، بنابراین اگر سیکل منظمی دارید می توانید به طور متوسط زمان آزاد شدن تخمک خود را محاسبه کنید. در یک چرخه ۲۸ روزه، این به معنای روز چهاردهم پس از شروع قاعدگی است. در یک سیکل ۳۲ روزه، این به معنای هجدهمین روز پس از شروع قاعدگی است. اما اگر سیکل شما ماه به ماه کاملا منظم باشد، سخت است که مطمئن شوید. بنابراین یک تقویم چرخه قاعدگی را برای چند ماه در نظر نگه دارید یا از ابزارهایی استفاده کنید که می توانند به شما در محاسبه تخمک گذاری خود کمک کنند.
درد تخمک گذاری
۲۰ درصد از زنان در طول تخمک گذاری درد، درد یا احساس گرفتگی در قسمت پایین شکم یا ناحیه یک طرفه کشاله ران را تجربه می کنند. این اصطلاح به معنای درد میانی است، یعنی درد در وسط پریودهای ناشی از تخمک گذاری، همراه با این درد ممکن است برخی از خانم ها خونریزی خفیف لکه بینی را نیز تجربه کنند.
مقدار و قوام مخاط دهانه رحم شما
در حوالی زمان تخمک گذاری، ممکن است متوجه شوید که ترشحات شما مرطوب تر، شفاف تر (مانند سفیده تخم مرغ) و لغزنده تر می شود.
تغییرات دمای بدن (BBT)
اگر دمای بدن خود را قبل از بلند شدن از رختخواب در روزهای پس از تخمک گذاری با دماسنج اندازه گیری کنید، می توانید افزایش جزئی را تشخیص دهید.
به محض اینکه تخمک گذاری اتفاق می افتد، دمای بدن شما حدود نیم درجه افزایش می یابد. نباید فراموش کرد که پیروی از BBT نمیتواند روز دقیق تخمکگذاری را تعیین کند، بلکه تنها دلیلی بر آزاد شدن تخمک خواهد بود.
سطوح هورمون (هورمون لوتئین کننده-LH) در حوالی زمان تخمک گذاری افزایش می یابد و محتمل ترین زمان را می توان با استفاده از کیت های پیش بینی تخمک گذاری تعیین کرد که سطح هورمون در ادرار شما را اندازه گیری می کند.
میل جنسی شما ممکن است افزایش یابد.
فرج یا واژن شما ممکن است متورم به نظر برسد.
دهانه رحم شما نرم می شود و باز می شود.
احتمالاً بهتر است از ترکیبی از این روش ها استفاده کنید.
برخی از زنان ممکن است با نزدیک شدن به زمان تخمک گذاری علائم دیگری مانند حساسیت سینه، نفخ و درد خفیف شکم را تجربه کنند، اما اینها روش قابل اعتمادی برای پیش بینی تخمک گذاری نیستند.
احتمال باردار شدن یک زن چقدر است؟
اگر زیر ۳۵ سال دارید و بدون استفاده از روش های پیشگیری از بارداری رابطه جنسی منظم دارید، شانس بارداری شما در عرض ۱ سال ۸ در ۱۰ است.
چگونه می توانید شانس خود را برای باردار شدن افزایش دهید؟
داشتن رابطه جنسی هر ۲ تا ۳ روز بدون استفاده از روشهای پیشگیری از بارداری
در دوران تخمک گذاری بیشتر مراقب رابطه جنسی باشید
به یک کنترل وزن سالم که مناسب شماست دست یابید، الکل را کاهش دهید یا ترک کنید و سیگار نکشید.
