نمونه برداری سینه، روشی برای برداشتن نمونه ای از بافت پستان برای آزمایش است. نمونه بافت به آزمایشگاه فرستاده می شود، جایی که پزشکان متخصص در آنالیز خون و بافت بدن (پاتولوژیست ها) نمونه بافت را بررسی کرده و تشخیص می دهند.
اگر ناحیه مشکوکی مانند توده سینه یا سایر علائم و نشانه های سرطان سینه دارید، ممکن است بیوپسی سینه توصیه شود. همچنین می توان از آن برای بررسی یافته های غیرعادی در ماموگرافی، سونوگرافی یا سایر معاینه پستان استفاده کرد.
نتایج نمونه برداری سینه می تواند نشان دهد که آیا ناحیه مورد نظر سرطان سینه است یا سرطانی نیست. گزارش پاتولوژی از بیوپسی پستان می تواند به پزشک شما کمک کند
تا تشخیص دهد آیا به جراحی اضافی یا درمان دیگری نیاز دارید یا خیر.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
بیوپسی شامل به دست آوردن بافت از ضایعه با استفاده از یک سوزن مخصوص است که نمونه های بافتی را از ضایعه می گیرد.
هنگامی که ناحیه غیرطبیعی پستان از طریق ماموگرافی یا سونوگرافی یافت می شود، باید زیر میکروسکوپ آنالیز شود تا مشخص شود که آیا ضایعه خوش خیم یا بدخیم است.
بیوپسی شامل گرفتن نمونه بافت از ناحیه مشکوک است تا آسیب شناس بتواند آنها را معاینه کند و تشخیص خاصی بدهد.
با بیوپسی، نمونههای بافتی از ناحیه مشکوک گرفته میشود تا آسیبشناس آنها را بررسی کرده و تشخیص دقیق بدهد. این نمونه ها از طریق سوراخی به دست می آیند که طبق معیارهای پزشکی با سوزن ظریف یا سوزن ضخیم انجام خواهد شد.
بیوپسی پستان فرآیند نمونه برداری از سلول یا بافت پستان یا برداشتن کل توده است. سپس نمونه گرفته شده در محیط آزمایشگاهی برای بررسی علائم بیماری بررسی می شود. بیوپسی تنها راه برای نشان دادن سرطانی بودن سلول ها است.
این روش معمولاً به صورت روزانه در بیمارستان انجام می شود. تمام روش های بیوپسی پستان تقریباً ۱۰-۱۵ دقیقه طول می کشد. فرد می تواند در همان روز پس از بیوپسی به خانه برود. در بیوپسی از بی حسی موضعی استفاده می شود. این بدان معناست که شما در طول عمل بیدار خواهید بود اما هیچ دردی احساس نخواهید کرد. بیهوشی عمومی بیشتر در بیوپسی های جراحی استفاده می شود که در حال حاضر کمتر ترجیح داده می شود. این بدان معنی است که شما در طول عمل خواب خواهید بود و تا زمانی که عمل به پایان برسد در خواب خواهید ماند.
بیوپسی قبلا فقط برای جداسازی بافت طبیعی بدن فرد از بافت سرطانی استفاده می شد. اما امروزه با آشکارسازی ساختار ژنتیکی و بیولوژی بافت سرطانی از طریق بیوپسی، می توان سرعت رشد تومور، احتمال انتشار به سایر اندام ها (متاستاز)، نوع درمان (شیمی درمانی، رادیوتراپی و …) را پیش بینی کرد. ) موثر خواهد بود و حتی کدام نوع داروها مؤثرتر خواهند بود.
بیوپسی یک روش تشخیصی است که با استفاده از روش های جراحی برای به دست آوردن نمونه ای از سلول ها، مایع یا بافت از ناحیه ای از بدن که مشکوک به بیماری است انجام می شود. برای تشخیص قطعی بسیاری از بیماری ها به ویژه سرطان استفاده می شود. این نمونه های کوچک گرفته شده از بیمار در آزمایشگاه های پاتولوژی بررسی می شوند و در نتیجه این معاینه تغییرات و ناهنجاری هایی در بافت ها یا اندام ها توسط پاتولوژیست ها گزارش می شود. به این ترتیب تشخیص لازم برای درمان مناسب مشخص می شود. بیوپسی سالهاست که مورد استفاده قرار می گیرد و روشی است که به لطف فناوری و دانش پیشرفته می تواند نتایج سریع و دقیقی را ارائه دهد. با این روش می توان بافت های مشکوک را به طور دقیق بررسی کرد و در صورت لزوم کل بافت را خارج کرد. در این حالت بیوپسی فراتر از یک روش تشخیصی صرف است و می تواند به عنوان یک روش درمانی نیز مورد استفاده قرار گیرد.
بیوپسی چیست؟
بیوپسی روشی است که برای گرفتن نمونه بافت از ناحیهای از بدن که تصور میشود دارای یک بیماری یا توده است، انجام میشود و میتوان با استفاده از سوزنهای مختلف بدون نیاز به جراحی باز انجام داد. یک توده در یک اندام یا ناحیه مشکوک را می توان با تصویربرداری از آن با بیوپسی دقیقاً تعیین کرد. معمولاً از نمونه بافت گرفته شده برای تعیین خوش خیم یا بدخیم بودن تومور استفاده می شود. همچنین برای تعیین مرحله و سیر بیماری در برخی عفونت ها یا بیماری های التهابی انجام می شود. در روشهای بیوپسی که با بیحسی موضعی انجام میشود، با ورود سوزن به ناحیه مشکوک، قطعه کوچکی برداشته میشود و برای ارزیابی نتایج به آزمایشگاه پاتولوژی فرستاده میشود. روش های بیوپسی انجام شده ممکن است بسته به روش متفاوت باشد. با این حال، بیوپسی معمولاً تقریباً ۱۵ دقیقه طول می کشد و نیازی به بخیه ندارد.
بیوپسی چیست و چگونه انجام می شود؟
بیوپسی فرآیند برداشتن نمونه بافت از بدن و بررسی آن است. این فرآیند برای تجزیه و تحلیل پاتولوژیک بافت (شاخه ای که علل و اثرات بیماری ها را مطالعه می کند) انجام می شود. بیوپسی می تواند به تشخیص بسیاری از شرایط پزشکی مختلف و تعیین برنامه درمانی کمک کند.
بیوپسی که در صورت انجام توسط پزشک متخصص در شرایط مناسب هیچ خطری برای سلامتی ندارد، بسته به منطقه ای که در آن اعمال می شود، با استفاده از تجهیزات و تکنیک های مختلف انجام می شود. برخی از روشهای بیوپسی با تصویربرداری هدایت میشوند، برخی در حین یا بعد از جراحی انجام میشوند و برخی دیگر با بیحسی موضعی انجام میشوند.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
رایج ترین انواع بیوپسی عبارتند از:
بیوپسی آسپیراسیون با سوزن ظریف (FNAB): با استفاده از یک سوزن ظریف، نمونه های سلولی معمولاً از یک توده یا کیست گرفته می شود. این روش اغلب برای بررسی توده های زیر جلدی، ندول های تیروئید یا کیست های سینه استفاده می شود.
بیوپسی برشی: یک قطعه کوچک از بافت از یک ناحیه خاص گرفته شده و مورد بررسی قرار می گیرد. این نوع بیوپسی برای تجزیه و تحلیل ضایعات یا تومورهای بزرگ استفاده می شود.
بیوپسی کامل (بیوپسی برش): تمام ضایعات یا بافت در یک منطقه خاص برداشته می شود. این روش اغلب برای حذف کامل تومورهای کوچک استفاده می شود.
بیوپسی کشیدنی (بیوپسی خراش دادن): فرآیند خراش دادن یا برداشتن سلول ها از سطح با استفاده از برس یا ابزار مشابه است. آزمایش اسمیر دهانه رحم نمونه ای از این نوع بیوپسی است.
بیوپسی آندوسکوپی: نمونه های بافتی از اندام های داخلی با استفاده از آندوسکوپی گرفته می شود. به عنوان مثال، بیوپسی معده ممکن است در حین گاستروسکوپی گرفته شود.
بیوپسی برای چه مواردی استفاده می شود؟
بیوپسی روشی است که برای اهداف مختلف پزشکی استفاده می شود. در اینجا برخی از اهداف اصلی بیوپسی آورده شده است:
تشخیص: بیوپسی برای تایید یا رد یک بیماری یا شرایط خاص استفاده می شود. به عنوان مثال، بیوپسی از بافت تومور ممکن است برای تعیین سرطانی بودن تومور گرفته شود.
تعیین میزان بیماری: از بیوپسی می توان برای ارزیابی میزان پیشرفت بیماری استفاده کرد. این یک عامل مهم در تعیین برنامه درمانی برای این بیماری است.
تعیین گزینه های درمانی: نتایج بیوپسی می تواند به تعیین گزینه های درمانی در دسترس کمک کند. به عنوان مثال، نوع شناسایی شده در بیوپسی سرطان می تواند بر استراتژی درمان تأثیر بگذارد.
بررسی تغییرات سلولی و مولکولی: بیوپسی می تواند برای بررسی تغییرات در سطح سلولی و مولکولی استفاده شود. این می تواند با ارزیابی جهش های ژنتیکی یا فعالیت های سلولی خاص به درک علل زمینه ای بیماری کمک کند.
بررسی عملکرد اندام ها: با بررسی ساختار داخلی اندام ها می توان عملکرد طبیعی و سلامت اندام ها را ارزیابی کرد. این معمولاً از طریق روش های بیوپسی آندوسکوپی انجام می شود.
شناسایی عفونت ها: بیوپسی می تواند برای تعیین وجود یا نوع عفونت استفاده شود. به عنوان مثال، شناسایی عوامل بیماری زا با نمونه برداری از بافت امکان پذیر است.
تهیه بافت برای لقاح آزمایشگاهی (IVF) و آزمایش ژنتیک: در فناوری های تولید مثل، به ویژه IVF، می توان از بیوپسی برای تهیه نمونه بافت برای آزمایش ژنتیک و مشاوره ژنتیک استفاده کرد.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
نتایج بیوپسی چگونه ارزیابی می شود؟
نتایج بیوپسی معمولا توسط آسیب شناس ارزیابی می شود. پاتولوژیست ها متخصصان مراقبت های بهداشتی هستند که در تشخیص با بررسی خواص سلولی و ساختاری بافت ها تخصص دارند. ارزیابی نتایج بیوپسی بسته به موقعیت خاص و نوع بیوپسی ممکن است متفاوت باشد. با این حال، به طور کلی، گزارش بیوپسی ممکن است شامل عناصر زیر باشد:
تشخیص بافت: پاتولوژیست سعی می کند با بررسی نمونه بافت گرفته شده در زیر میکروسکوپ، تشخیص خاصی بدهد. به عنوان مثال، تعیین می کند که آیا سرطان، عفونت، التهاب یا بیماری دیگری وجود دارد.
ویژگی های سلولی: آسیب شناس ویژگی های سلولی مانند شکل، اندازه و آرایش سلول ها را ارزیابی می کند. این برای درک اینکه چه تغییراتی در سطح سلولی رخ می دهد مهم است.
آنالیز مولکولی: امروزه آنالیز مولکولی نیز می تواند نقش مهمی در ارزیابی نتایج بیوپسی ایفا کند. جهش های ژنتیکی یا برخی تغییرات مولکولی می توانند به تعیین نوع و تهاجمی بیماری کمک کنند.
درجه و گسترش بیماری: آسیب شناس میزان پیشرفت بیماری و میزان گسترش آن به بافت های اطراف را ارزیابی می کند. این یک عامل مهم در تعیین برنامه درمانی است.
درجه بندی و مرحله بندی تومور: درجه (درجه بندی) و سطح گسترش (مرحله بندی) ضایعات سرطانی را می توان تعیین کرد. این می تواند بر تهاجمی بودن تومور و گزینه های درمانی تأثیر بگذارد.
نکات درمانی خاص: نتایج بیوپسی می تواند به تعیین گزینه های درمانی بر اساس ویژگی های خاص بیماری کمک کند. به عنوان مثال، درمان های هدفمند مبتنی بر یک جهش ژنتیکی خاص ممکن است در نظر گرفته شود.
چه نوع خطرات یا عوارض جانبی ممکن است در طول بیوپسی رخ دهد؟
اگرچه بیوپسی به طور کلی یک روش بی خطر است، مانند هر مداخله پزشکی، ممکن است خطرات و عوارض جانبی وجود داشته باشد. این خطرات معمولاً حداقل هستند اما ممکن است از فردی به فرد دیگر متفاوت باشد. بسته به نوع بیوپسی و محل نمونه بافت گرفته شده، خطرات و عوارض جانبی بالقوه زیر ممکن است رخ دهد:
درد و ناراحتی: درد یا ناراحتی در طول بیوپسی ممکن است. با این حال، این اثرات معمولا با استفاده از بی حسی موضعی به حداقل می رسد.
خونریزی: در طول بیوپسی، ممکن است از محلی که نمونه بافت گرفته شده، خونریزی رخ دهد. این معمولاً خونریزی خفیف است که ممکن است خود به خود متوقف شود، اما در موارد نادر ممکن است خطر خونریزی جدی تری وجود داشته باشد.
عفونت: خطر عفونت از محل بیوپسی وجود دارد. با این حال، این خطر معمولا با استفاده از تکنیک های استریل به حداقل می رسد.
کبودی و تورم: ممکن است کبودی و تورم جزئی ناشی از سوزن یا ابزار بیوپسی وجود داشته باشد. این معمولا کوتاه مدت و خفیف است.
عوارض نادر: به ندرت، عوارض جدی تری می تواند در طول بیوپسی رخ دهد، مانند ایجاد آسیب اندام، خونریزی داخلی، یا سایر عواملی که می تواند باعث ایجاد عوارض شود.
اثرات عاطفی: بیوپسی می تواند استرس زا باشد و برای برخی از بیماران اثرات عاطفی ایجاد کند. این اغلب می تواند به دلیل نگرانی در مورد این روش باشد.
بیوپسی ریه چگونه انجام می شود؟
در صورت وجود بیماری های ریه یا سرطان ریه که پس از عکس برداری با اشعه ایکس قفسه سینه یا توموگرافی تشخیص داده می شود، بیوپسی ریه برای تشخیص سریع و قطعی انجام می شود. برای نمونه های بافتی که باید از توده تصویربرداری شده گرفته شود، بیوپسی آسپیراسیون با سوزن ظریف یا بیوپسی با سوزن ضخیم در ناحیه مربوطه تحت بی حسی موضعی انجام می شود. در طی این روش، تصویربرداری با سونوگرافی یا توموگرافی کامپیوتری انجام می شود. برای سوراخ کردن غشای ریه از یک سوزن پهن استفاده می شود و سپس با عبور دادن سوزن نازک تری از این سوزن نمونه برداری می شود. با این روش از خروج هوا به داخل غشای ریه جلوگیری می شود و یا می توان هوای خارج شده را تخلیه کرد.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:

پزشک مورد نظر شما ممکن است نیاز به بیوپسی پستان را توصیه کند اگر:
شما یا پزشکتان یک توده یا ضخیم شدن در سینه را احساس می کنید و پزشک به سرطان سینه مشکوک است
ماموگرافی شما یک ناحیه مشکوک در سینه شما را نشان می دهد
سونوگرافی یا تصویربرداری رزونانس مغناطیسی پستان (MRI) یافته مشکوکی را نشان می دهد.
تغییرات غیرمعمول نوک سینه یا آرئولار، از جمله پوسته پوسته شدن، فرورفتگی پوست یا ترشحات خونی دارید.
خطرات مرتبط با بیوپسی پستان عبارتند از:
تورم و کبودی سینه
خونریزی و یا عفونت در محل بیوپسی
تغییر ظاهر سینه، بسته به مقدار بافت برداشته شده و نحوه بهبودی سینه
جراحی اضافی یا سایر درمان ها، بسته به نتایج بیوپسی
اگر تب کردید، اگر محل بیوپسی قرمز یا گرم شد، یا اگر تخلیه غیرعادی از محل بیوپسی دارید، با پزشک خود تماس بگیرید. اینها می توانند نشانه های عفونتی باشند که ممکن است نیاز به درمان فوری داشته باشند.
قبل از بیوپسی پستان، اگر شما:
آلرژی داشته اید
در طی هفت روزی که گذشته آسپرین مصرف کرده اید
داروهای رقیق کننده خون مصرف می کنید
نمی توانید برای مدت طولانی روی شکم خود بخوابید
اگر بیوپسی سینه با استفاده از MRI انجام میشود، اگر دستگاه ضربان ساز قلبی یا دستگاه الکترونیکی دیگری در بدن شما کاشته شده است، به پزشک خود اطلاع دهید. علاوه به آن اگر باردار هستید یا فکر می کنید احتمالا باردار هستید به پزشک خود حتما اطلاع دهید. معمولاً MRI در این شرایط توصیه نمیشود.
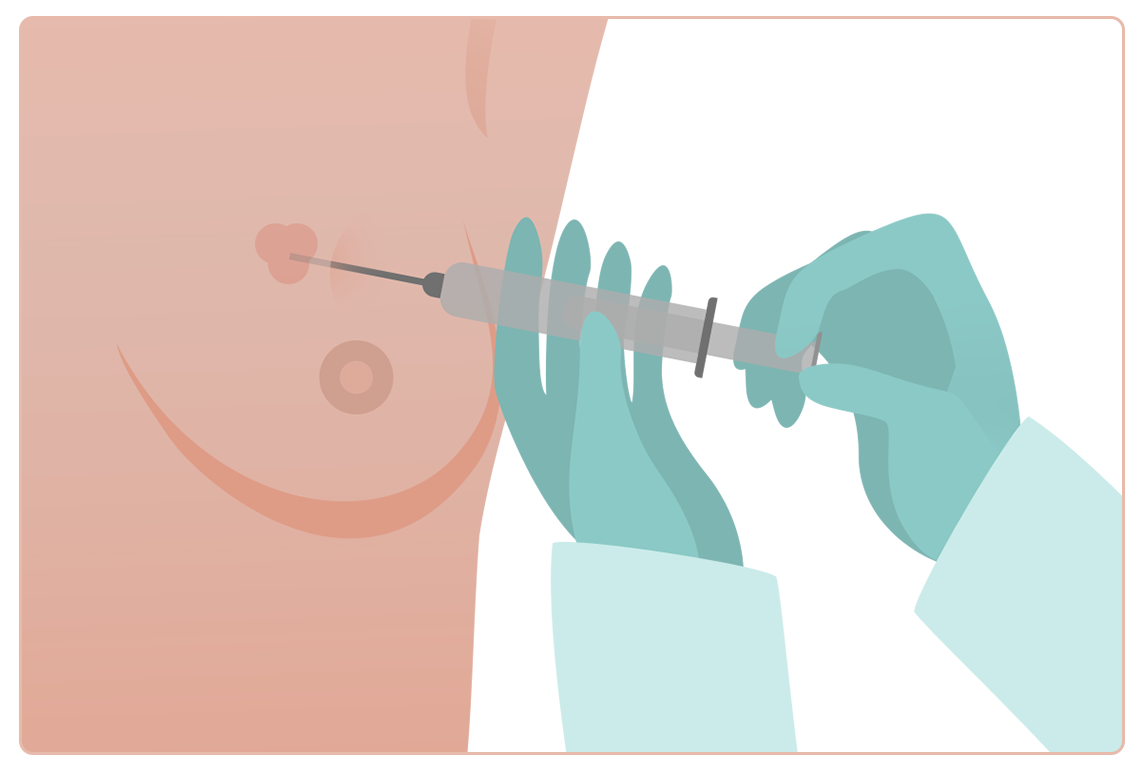
از چندین روش بیوپسی سینه می توان برای به دست آوردن نمونه بافتی از پستان استفاده کرد. پزشک شما ممکن است یک روش خاص را بر اساس اندازه، محل و سایر ویژگی های ناحیه مشکوک در سینه شما توصیه کند. اگر مشخص نیست که چرا یک نوع بیوپسی را به جای دیگری انجام می دهید، از پزشک خود بخواهید که توضیح دهد.
برای بسیاری از نمونه برداری ها، تزریقی برای بیحس کردن ناحیه پستان که قرار است بیوپسی شود، دریافت میکنید.
انواع روش های بیوپسی سینه عبارتند از:
بیوپسی آسپیراسیون با سوزن ظریف
بیوپسی با سوزن مرکزی
بیوپسی استریوتاکتیک
بیوپسی سوزنی مرکزی با هدایت اولتراسوند.
بیوپسی با سوزن مرکزی با هدایت MRI.
بیوپسی جراحی
بعد از بیوپسی سینه با همه انواع بیوپسی سینه به جز بیوپسی جراحی تنها با بانداژ و کیسه یخ روی محل بیوپسی به خانه بر می گردید.
اگر چه باید برای بقیه روز راحت باشید، اما می توانید در عرض یک روز فعالیت های معمول خود را از سر بگیرید.
کبودی پس از بیوپسی با سوزن مرکزی شایع است. برای کاهش درد و ناراحتی پس از بیوپسی پستان،
ممکن است یک مسکن غیر اسپرین حاوی استامینوفن (تیلنول، سایرین) مصرف کنید
و در صورت نیاز از یک بسته سرد برای کاهش تورم استفاده کنید. اگر بیوپسی جراحی داشته باشید، احتمالاً بخیه خواهید زد. احتمالاً در همان روز عمل به خانه میروید و معمولاً میتوانید روز بعد فعالیتهای معمول خود را از سر بگیرید.پزشک به شما می گوید که چگونه از بخیه های خود محافظت کنید.
ممکن است چندین روز طول بکشد تا نتایج بیوپسی پستان در دسترس باشد. پس از انجام نمونه برداری، بافت سینه به آزمایشگاه فرستاده می شود، جایی که پزشک متخصص در آنالیز خون و بافت بدن (پاتولوژیست) نمونه را با استفاده از میکروسکوپ و روش های خاص بررسی می کند.
پاتولوژیست یک گزارش پاتولوژی تهیه می کند که برای پزشک شما ارسال می شود و او نتایج را با شما در میان می گذارد. گزارش پاتولوژی شامل جزئیات مربوط به اندازه و قوام نمونه های بافت و محل محل بیوپسی است. این گزارش توضیح میدهد که آیا سرطان، تغییرات غیر سرطانی یا سلولهای پیش سرطانی وجود داشته است.
اگر گزارش پاتولوژی بیان می کند که فقط بافت سالم یا تغییرات خوش خیم پستان تشخیص داده شده است، پزشک شما باید ببیند که آیا رادیولوژیست و پاتولوژیست با یافته ها موافق هستند یا خیر. گاهی اوقات این دو کارشناس نظرات متفاوتی دارند.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
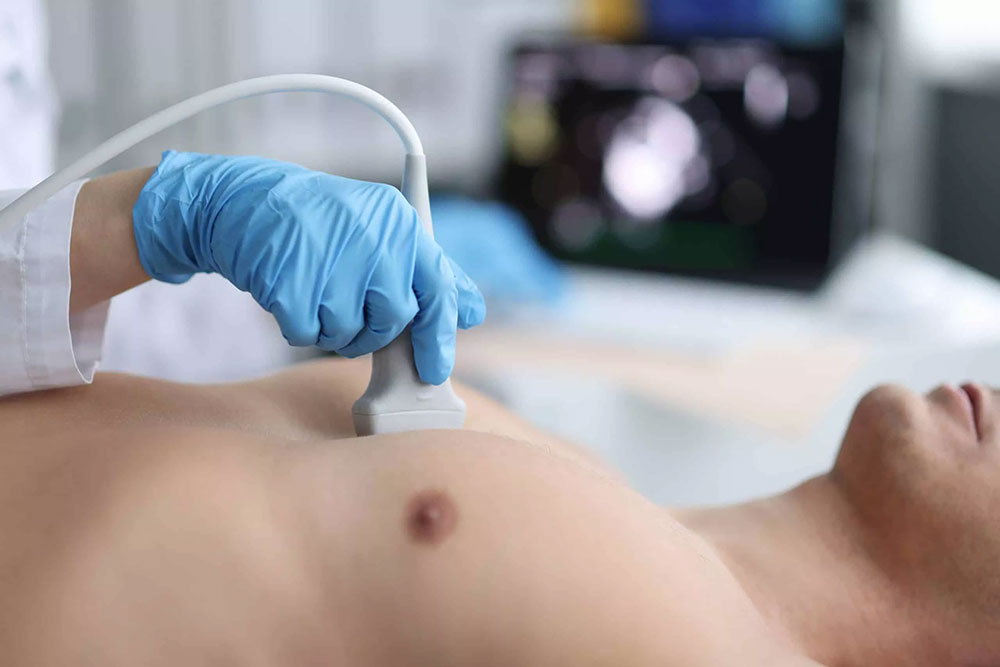
سونوگرافی پستان یک سیستم تصویربرداری ویژه می باشد که امکان بررسی بافت پستان را از طریق امواج صوتی فراهم می کند.
دستگاه اولتراسوند روی بافت پستان حرکت می کند و وضعیت پستان روی مانیتور نمایش داده می شود. در طی این تصویربرداری، با امواج صوتی ارسالی به پستان، انعکاس هایی به دست می آید و بافت داخل سینه آنالیز می شود.
سونوگرافی سینه و ماموگرافی روش های مختلفی هستند. به خصوص در بیمارانی که بافت سینه متراکم دارند، متخصصان علاوه بر ماموگرافی از سونوگرافی نیز استفاده می کنند. در تشخیص سرطان سینه، معاینه اولتراسوند همراه با ماموگرافی ارجحیت دارد. با استفاده از سونوگرافی و ماموگرافی با هم، بررسی واضح تری از سلول های سرطانی ارائه می شود.
چگونه سونوگرافی سینه بگیریم؟
کسانی که این معاینه را خواهند داشت نباید نگران این معاینه باشند. در حین انجام سونوگرافی، بیمار دراز می کشد، ژل مخصوص روی سینه زده می شود و پروب سونوگرافی روی سینه حرکت می کند. بنابراین، یافته های پستان روی مانیتور منعکس می شود. کل این روش زمان کوتاهی می برد و بدون ایجاد مزاحمت برای بیمار انجام می شود. تشخیص زودهنگام سرطان سینه نیز احتمال نتایج موفقیت آمیز درمان را افزایش می دهد. متخصصان توصیه می کنند که به طور مرتب سینه را چک کنید.
نکاتی که باید در مورد سونوگرافی سینه بدانید
برخی از اطلاعاتی که می خواهید قبل از انجام این اسکن بدانید به شرح زیر است:
➤ حاوی اشعه نیست، بنابراین می توان آن را به راحتی برای بیماران اعمال کرد.
➤ علاوه بر این، در موارد مشکوکی که در معاینه فیزیکی یا ماموگرافی تشخیص داده می شود، ترجیح داده می شود.
➤ در موارد مشکوک مانند قرمزی و درد سینه عملاً سونوگرافی قابل انجام است.
➤ این فرصت را برای مردان و همچنین زنان فراهم می کند تا معاینه شوند. می توان آن را همراه با ماموگرافی استفاده کرد.
➤ در بیمارانی که ماموگرافی انجام داده اند اما بافت سینه متراکم دارند، می توان با سونوگرافی تشخیص داد.
سونوگرافی سینه یکی از روش هایی است که توسط دستان متخصص انجام می شود و نیاز به تجربه خاصی دارد. به لطف این روش، بیماران تحت معاینه جامع تری قرار می گیرند و پزشکان نتایج موثری در تشخیص کانون های سرطان به دست می آورند.
بیشتربدانید:بهترین مرکز بیوپسی سینه در تهران–ماموگرافی–بیوپسی سینه–بیوپسی چیست
اطلاعات بیشتر:
بیوپسی با سوزن ظریف:
بیوپسی آسپیراسیون با سوزن ظریف یک عمل بسیار ساده است که تنها برای چند دقیقه طول می کشد. در این روش یک سوزن نازک به سینه وارد می شود و نمونه ای از مایع و سلول ها گرفته می شود. برای تخلیه مایع و نمونه برداری در ضایعات پر از مایع که به آن کیست می گوییم استفاده می شود. به طور معمول، این روش برای نمونه برداری از توده های سینه مشکوک به سرطان ترجیح داده نمی شود.
بیوپسی با سوزن ضخیم (تروکات):
در بیوپسی با سوزن ضخیم، نمونه ای از بافت پستان با استفاده از سوزن گرفته می شود. این نمونه های گرفته شده به اندازه یک دانه برنج هستند. این یک روش بدون درد است که تحت بی حسی موضعی با استفاده از سونوگرافی انجام می شود. بیوپسی در عرض چند دقیقه کامل می شود و بیمار پس از مدتی تحت نظر می تواند مرخص شود. بیوپسی سینه روشی است که برای بیمار فوق العاده راحت است، ارزش تشخیصی بسیار بالایی دارد و خطر بسیار پایینی دارد. ممکن است در ناحیه ای که عمل انجام شده کبودی خفیفی وجود داشته باشد، اما جای زخم وجود نخواهد داشت. این روش مرجح ترین روش برای بیوپسی پستان است.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
بیوپسی خلاء:
در بیوپسی خلاء، نمونه ای از بافت پستان با پروب متصل به دستگاه خلاء گرفته می شود. برش کوچک ایجاد شده در پستان بسیار کوچکتر از نمونه برداری جراحی است. این عمل جای زخم بسیار کمی دارد و نیازی به بخیه ندارد.
بیوپسی جراحی:
بیوپسی جراحی – که بیوپسی اکسیزیونال نیز نامیده می شود – روش برداشتن بخشی یا تمام توده است. قطعه برداشته شده در محیط آزمایشگاهی مورد بررسی قرار می گیرد و از وجود سرطان سوال می شود. گاهی اوقات پزشک به عنوان اولین قدم بیوپسی جراحی را انجام می دهد. گاهی که اطلاعات کافی از بیوپسی سوزنی به دست نمی آید، می توان از بیوپسی جراحی استفاده کرد. هنگامی که تنها نمونه ای از بافت پستان گرفته می شود، این روش بیوپسی برشی نامیده می شود. هنگامی که کل توده یا ناحیه مشکوک برداشته شود، به این روش بیوپسی اکسیزیونال می گویند. ما دیگر به ندرت این روش را ترجیح می دهیم.
چه کسانی بیوپسی سینه را انجام می دهد؟
بیوپسی توسط رادیولوژیست های مداخله ای همراه با روش های تصویربرداری انجام می شود. رادیولوژیست های مداخله ای، پزشکانی هستند که در استفاده از دستگاه هایی مانند سونوگرافی (USG)، توموگرافی و MRI (MRI)، تشخیص نواحی بیمار با این دستگاه ها و رسیدن به این مناطق با سوزن آموزش دیده و با تجربه هستند.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
بیوپسی و سایر روش های مداخله ای
بیوپسی سینه چیست؟
بیوپسی روشی است که در آن نمونه بافتی از ضایعه گرفته می شود تا زیر میکروسکوپ بررسی شود. این تجزیه و تحلیل، تایید یا رد سرطان و در مورد خاص سرطان سینه، تعیین نوع آن را ممکن می سازد تا تیم متخصصان سلامت بتوانند درمان بهینه را آغاز کنند. بیوپسی سینه به روشی ساده و بدون نیاز به جراحی انجام می شود، زیرا در صورتی که ضایعه قابل لمس نباشد، رادیولوژیست می تواند با راهنمایی یک تکنیک تصویربرداری آن را انجام دهد.
چه نوع بیوپسی وجود دارد؟
بسته به هدف و نوع اطلاعاتی که باید از بافت به دست آید، انواع مختلفی از بیوپسی وجود دارد.
سوراخ کردن آسپیراسیون با سوزن ظریف (PAAF)
با یک سوزن گیج کوچک متصل به سرنگ و آسپیراسیون شدید سوراخ می شود. با راهنمایی اولتراسوند انجام می شود. به طور کلی، به دست آوردن سلول های جدا شده از بافت مورد مطالعه را امکان پذیر می کند، که بعداً روی یک لام شیشه ای پخش شده و با مواد مختلف برای مشاهده از طریق میکروسکوپ رنگ آمیزی می شوند. اطلاعات به دست آمده، از آنجایی که از بافت نمی آید، بلکه از سلول ها می آید، تا حدودی محدود است.
در زمینه سرطان سینه، از این نوع بیوپسی برای تجزیه و تحلیل غدد لنفاوی زیر بغل و بررسی وجود درگیری در ناحیه استفاده می شود. در مورد ندول مشکوک در پستان، این روش با انواع دیگر بیوپسی جایگزین شده است که اطلاعات بیشتری را ارائه می دهند. این روش فقط چند دقیقه طول می کشد.
چه چیزی باید قبل از آن بدانیم؟
نه آمادگی لازم است و نه لازم است ناشتا بیایید. گاهی اوقات بی حسی موضعی در ناحیه مورد نظر اعمال می شود.
بعد از سوراخ شدن میتوانید متوجه ناراحتی خفیفی شوید و کبودی کوچکی در ناحیه مشابه همان کبودی پس از آزمایش خون ظاهر میشود. اگر ناراحتی شدید است، می توانید یک مسکن معمولی (به جز آسپرین) مصرف کنید.
بیوپسی با سوزن مرکزی (BAG)
به دست آوردن نمونه بافتی به وسیله سوزنی است که وارد پوست می شود و به ضایعه ای که برای مطالعه در نظر گرفته شده است می رسد. این روش را می توان با هدایت سونوگرافی، ماموگرافی یا تصویربرداری رزونانس مغناطیسی بسته به ویژگی های ضایعه انجام داد.
با سونوگرافی: در صورت امکان، رادیولوژیست شما این راهنما را انتخاب می کند زیرا معمولاً ساده ترین و راحت ترین راهنما است. مدت زمان انجام آن تقریبا ۱۰-۱۵ دقیقه می باشد.
با ماموگرافی (که بیوپسی استریوتاکتیک نیز نامیده می شود): برخی از ضایعات یا انواع سرطان تنها با ظاهر شدن “میکروکلسیفیکاسیون ها” ظاهر می شوند که فقط در ماموگرافی قابل مشاهده است، بنابراین بیوپسی باید با هدایت این ابزار انجام شود. این یک روش تا حدودی پر زحمت و آزاردهنده است که در ماموگراف با سینه فشرده انجام می شود. با این حال، بیش از ۲۰ دقیقه طول نخواهد کشید.
با تشدید مغناطیسی: بیوپسی با هدایت رزونانس مغناطیسی در صورت مشاهده ضایعات فقط از طریق این روش انجام می شود. مدت زمان متغیر است و به محل ضایعه بستگی دارد، در مجموع بین ۲۰ تا ۳۰ دقیقه بین آماده سازی و انجام سوراخ کردن.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
چه چیزی باید قبل از آن بدانیم؟
اگر قرار است بیوپسی با هدایت تشدید مغناطیسی انجام شود، لازم است ۴-۶ ساعت ناشتا باشید.
اگر از داروهای سینتروم یا ضد پلاکت استفاده می کنید، باید به پزشک عمومی خود مراجعه کنید تا چند روز قبل از بیوپسی، سینتروم را برای هپارین تغییر دهد و در صورت امکان چند روز قبل از آن، داروهای ضد پلاکتی را معلق کنید. بی حسی موضعی در این ناحیه انجام خواهد شد.
پس از از بین رفتن بیهوشی، این ناحیه احتمالاً تا حدودی ناراحت کننده خواهد بود. این ناراحتی با مسکنی که به طور مرتب مصرف میکنید برطرف میشود (هرگز آسپرین را مصرف نکنید زیرا باعث خونریزی میشود). توصیه می شود زمانی که به خانه می رسید به مدت چند ساعت یخ را روی آن ناحیه بمالید (همیشه از طریق پارچه یا گاز استفاده کنید تا پوست نسوزد). از آنجایی که سوزن ضخیم است، معمولاً روز بعد کبودی ظاهر می شود و متوجه تغییرات رنگی در پوست می شوید که مربوط به ترومای ناشی از بیوپسی است، نگران نباشید، به تدریج دوباره جذب می شود.
بیوپسی با سوزن مغزی با کمک خلاء (BAV)
این روش بسیار شبیه به BAG است، اما اندازه سوزن قابل استفاده بیشتر است، زیرا دستگاه اجازه آسپیراسیون هماتوم در ناحیه سوراخ را می دهد. مانند BAG، می توان آن را با هدایت اولتراسوند، ماموگرافی و تصویربرداری رزونانس مغناطیسی انجام داد.
تفاوت با BAG این است که می توان مقدار بیشتری از بافت را برای تجزیه و تحلیل استخراج کرد و به همین دلیل، در حال حاضر پرکاربردترین تکنیک در مورد میکروکلسیفیکاسیون ها و ضایعات است که فقط با تصویربرداری رزونانس مغناطیسی قابل مشاهده هستند. هم میکروکلسیفیکاسیون ها و هم ضایعاتی که فقط در MRI قابل مشاهده هستند معمولاً ضایعات پیچیده تری برای تجزیه و تحلیل هستند، زیرا یافته ها ظریف تر هستند و آسیب شناس اغلب به مواد بیشتری برای تجزیه و تحلیل نیاز دارد.
با استفاده از این روش، رادیولوژیست شما همچنین می تواند بدون نیاز به جراحی، ضایعات را به طور کامل برش دهد، عمدتاً ضایعاتی که بهتر است برداشته شوند اما سرطانی نیستند.
چه چیزی باید قبل از آن بدانم؟ اگر قرار است بیوپسی با هدایت تشدید مغناطیسی انجام شود، لازم است ۴-۶ ساعت ناشتا باشید.
اگر از داروهای سینتروم یا ضد پلاکت استفاده می کنید، باید به پزشک عمومی خود مراجعه کنید تا چند روز قبل از بیوپسی، سینتروم را برای هپارین تغییر دهد و در صورت امکان چند روز قبل از آن، داروهای ضد پلاکتی را معلق کنید. بی حسی موضعی در این ناحیه انجام خواهد شد.
همان مراقبت هایی که بعد از کیسه کیسه ای انجام می شود، با ظاهر ناراحتی و کبودی بیشتر مورد نیاز است. این ناحیه باید به مدت ۲۴ ساعت در حالت استراحت باشد.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
چگونه باید اماده شویم؟
انجام آزمایشات انعقادی اخیر که باید حداکثر ۳۰ روز قبل از انجام سوراخ انجام شود.
به عنوان یک اقدام احتیاطی، نباید در طول هفته قبل از اسکن از داروهای ضد انعقاد استفاده کنید.
چگونه انجام می شود؟
برای انجام بیوپسی سوزنی از پستان، سوزنی وارد می شود که با تشخیص رادیولوژیست می توان آن را با ماموگرافی (سوزن استریوتاکسیک) یا سونوگرافی هدایت کرد. پس از پایان عمل، فشرده سازی روی ناحیه بیوپسی شده اعمال می شود تا از ظاهر کبودی جلوگیری شود.
بیوپسی اولتراسوند برای ضایعات قابل مشاهده با سونوگرافی و قابل لمس اندیکاسیون دارد. ناحیه ای که ضایعه در آن قرار دارد قرار می گیرد، بی حسی موضعی انجام می شود و نمونه ها تحت کنترل اولتراسوند استخراج می شوند. ممکن است یک یا چند سوراخ لازم باشد.
اگر ضایعه فقط در ماموگرافی و نه در سونوگرافی دیده می شد، روش بیوپسی توسط استریوتاکسی دیجیتال با تجهیزات میز مستعد هدایت می شود.
انجام آن را بیمار احساس می کند؟
بسته به سوزنی که با آن سوراخ انجام می شود، بی حسی موضعی انجام می شود یا خیر.
بیوپسی با سوزن ظریف با استفاده از یک سوزن بسیار ظریف انجام می شود که باید حداقل درد یا بدون درد داشته باشد.
هنگامی که عمل با یک سوزن ضخیم انجام می شود، از بی حسی موضعی استفاده می شود. به غیر از سوراخ تزریق بی حسی موضعی، نباید دردی احساس کنید. اگر احساس درد کردید، باید فورا به ما اطلاع دهید.
بهبود یابی
پس از انجام آزمایش، احتمالاً احساس درد خواهید کرد که معمولاً متوسط است. در صورت لزوم، داروهای ضد درد ممکن است تجویز شود.
ظاهر کبودی نیز طبیعی است و معمولاً در عرض چند روز بدون مشکل بیشتر دوباره جذب می شود.
عفونت ناحیه به دلیل آسپسی که میدان سوراخ با آن آماده می شود بسیار نادر است. با این حال، اگر قرمزی یا تورم سینه ظاهر شد، باید برای انجام درمان مناسب به پزشک مراجعه کنید.
بیوپسی سینه سوزنی چه خطراتی دارد؟
بعد از عمل ممکن است ناحیه کمی درد و با کمترین کبودی باشد، اما هیچ عارضه جانبی مرتبط دیگری وجود ندارد.
اگر در مورد نحوه انجام این روش عصبی یا مضطرب هستید، پزشک جزئیات بیشتری در مورد آن به شما می دهد.
به عنوان مثال:
رادیولوژیست ممکن است متوجه شود که نتیجه ماموگرافی شما ضایعه مشکوک تری مانند:
سرطان سینه یا ضایعه پیش سرطانی را نشان می دهد، اما گزارش آسیب شناسی فقط بافت سالم پستان را نشان می دهد. در این شرایط، ممکن است به جراحی بیشتری برای به دست آوردن بافت بیشتر برای ارزیابی بیشتر ناحیه نیاز داشته باشید.
اگر گزارش پاتولوژی بگوید که سرطان سینه وجود دارد، شامل اطلاعاتی در مورد
خود سرطان، مانند نوع سرطان پستان شما و اطلاعات اضافی، مانند مثبت یا منفی بودن گیرندههای هورمونی سرطان میشود.
پس از آن، شما و پزشکتان می توانید یک برنامه درمانی که به بهترین وجه با نیازهای شما مطابقت دارد، ایجاد کنید.
بیشتربدانید؛بیوپسی سینه در تهران–بیوپسی پستان–دکتر متخصص ماموگرافی–ماموگرافی هالوژیک–هزینه بیوپسی
برنامه ریزی درمان (با شورای راه دور) با همکاری سایر رشته ها (رادیولوژی، انکولوژی، پاتولوژی)
در تشخیص توده های پستان، معاینه جراح پستان، معاینات رادیولوژیک (سونوگرافی، ماموگرافی و گاهی ام آر آی)، بیوپسی پستان مورد نیاز است. در این ارزیابی سه گانه، تشخیص و درمان شما را با همکاری پزشکان مجرب انجام می دهیم. گزینه های درمانی شما را با شما در میان می گذاریم و شما را به سمت درمان های مناسب راهنمایی می کنیم تا سینه خود را از دست ندهید. در حل بیماری های خوش خیم اما صعب العلاج مانند ورم پستان گرانولوماتوز همراه شما هستیم. در تشخیص توده ها بیوپسی سوزنی ضخیم با هدایت اولتراسوند انجام می دهیم. ما از روشهای جراحی حفظ پستان، نمونهبرداری از غدد لنفاوی نگهبان، جراحی حفظ بازو و جراحی انکوپلاستیک استفاده میکنیم. در حالی که جرم برداشته می شود، اطمینان حاصل می کنیم که ظاهر زیبایی سینه حفظ می شود یا مشکلات از قبل موجود اصلاح می شوند. ما از روش های کوچک کردن سینه و کاشت ایمپلنت (پروتز سیلیکونی) استفاده می کنیم. همچنین به بیمارانی که نیاز به تعیین خطر ابتلا به سرطان سینه و دریافت مشاوره ژنتیک دارند، اطلاع می دهیم. ما پیگیری های سالانه شما را انجام می دهیم.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
جراحی محافظ سینه
جراحی حفظ پستان برداشتن سرطان پستان با حاشیههای جراحی منفی ماکروسکوپیک و میکروسکوپی است و «لومپکتومی»، «برش موضعی گسترده»، «ماستکتومی جزئی»، «رزکسیون سگمنتال» یا «کوادرانکتومی» نامیده میشود.
درمان حفظ پستان (MCT) با جراحی حفظ پستان همراه با رادیوتراپی با دوز متوسط برای از بین بردن بیماری باقیمانده میکروسکوپی دنبال می شود. این روش جایگزینی برای ماستکتومی در بیماران مبتلا به سرطان پستان در مراحل اولیه است. قبل از MCT، تمام سرطان های پستان با ماستکتومی درمان می شدند. اگرچه تکنیک های جراحی معاصر نسبت به ماستکتومی رادیکال عوارض کمتری ایجاد می کنند، ماستکتومی باعث از دست دادن سینه می شود. اهداف MCT ارائه امید به زندگی معادل ماستکتومی، ظاهری زیبا و نرخ عود کم در پستان تحت درمان است.
هیچ تفاوتی بین درمان حفظ پستان و برداشتن کامل پستان از نظر طول عمر بیمار وجود ندارد. این بهترین نتیجه زیبایی و روانشناختی است که درمان با حفظ پستان بر ماستکتومی برتری دارد.
عیب آن این است که خطر عود تومور در بافت باقیمانده پستان کمی بیشتر از برداشتن کل پستان است. اگر تومور در پستانی که تحت درمان محافظه کارانه قرار گرفته است عود کند، درمان توصیه شده برداشتن کل پستان، یعنی ماستکتومی است. عود موضعی تومور تأثیر منفی بر بقا ندارد.
لامپکتومی: برداشتن پوست پستان از روی ضایعه و برداشتن ضایعه تا لبه های پهن (>=1 سانتی متر) و لایه زیرین فاسیال است.
تومورکتومی/ برش موضعی گسترده: تنها برداشتن کل ضایعه است. نیازی به برداشتن پوست یا فرود آمدن در فاسیا نیست.
کوادرانکتومی: ربع محل قرارگیری تومور با یک حاشیه جراحی ۲-۳ سانتی متری همراه با پوست و فاسیای زیرین برداشته می شود. خطر حاشیه مثبت جراحی کم است، اما نتایج زیبایی ضعیف است.
انتخاب بیمار – اگرچه BCS جایگزین خوبی برای ماستکتومی است، اما نمی توان آن را برای همه بیماران اعمال کرد. انتخاب بیماران مناسب در موفقیت BCS مهم است. بیشتر موارد منع مصرف به دلیل ناتوانی در دستیابی به کنترل مرزی با BCS یا ناتوانی در تحمل پرتودرمانی کمکی است.
برای اطلاع از سونوگرافی ژل پاژ و سونوگرافی برای جراحی ژل و سونوگرافی تشخیص ژل و سونوگرافی محل تزریق ژل و سونوگرافی داپلر عروق بر روی آنها کلیک کنید.
نمونه گیری از غدد لنفاوی نگهبان
اولین ناحیه در سیستم لنفاوی که سرطان سینه می تواند بعد از بافت پستان در بدن به آنجا برود، غدد لنفاوی زیر بغل است. وجود بیماری در این منطقه نیز مسیر و مرحله بیماری را تعیین می کند. به همین دلیل، غدد لنفاوی زیر بغل تقریباً در هر جراحی سرطان سینه گنجانده شده است.
هر فرد حدود ۴۰ غده لنفاوی در ناحیه زیر بغل دارد. اینها مسئول دفاع و سیستم لنفاوی سینه و همچنین بازوی آن سمت هستند. پس از پاکسازی غدد لنفاوی اصلی در این ناحیه، دفاع بازو و گردش خون لنفاوی به طور کامل بدتر می شود.
تا دهه ۲۰۰۰، غدد لنفاوی زیر بغل در هر عمل کاملاً تمیز می شدند و هر چه پاکسازی بیشتر انجام می شد، موفقیت بیشتری در نظر گرفته می شد. در این بیماران، از آنجایی که حفاظت از بازو برای مادام العمر ضروری بود، از دست دادن قدرت، درد و بی حسی مداوم، لنف ادم مداوم و کیفیت زندگی و سلامت بیمار بدتر شد.
پس از اینکه مشخص شد هر سرطان سینه به زیر بغل سرایت نکرده است، ضرورت این پاکسازی مورد تردید قرار گرفت و تصمیم گرفته شد که فقط نمونه برداری کافی باشد. سلول های تومور با دنبال کردن مسیرهای لنفاوی به غدد لنفاوی در ایستگاه اول زیر بغل منتقل شدند. اگر به این نقطه نمی رسیدند زیر بغل تمیز بود و نیازی به تخلیه نداشت. بر اساس این دیدگاه، نمونه برداری از غدد لنفاوی نگهبان آغاز شد.
علامت گذاری با استفاده از دو روش انجام شد. مواد رادیواکتیو و روش رنگ آبی. علامت گذاری قبل از عمل انجام می شود، غدد لنفاوی نگهبان (۱-۴ واحد) پیدا و برداشته می شوند و بلافاصله در حین عمل به پاتولوژی فرستاده می شوند. معاینه سریع (روش منجمد) و ۱۵-۲۰ دقیقه انجام می شود. قبل از اتمام عمل به تیم جراحی گزارش می شود. در صورت تمیز بودن غدد لنفاوی نگهبان، جراحی اضافی زیر بغل انجام نمی شود و در صورت درگیری، بدون نیاز به عمل دوم، مراحل پاکسازی لازم تکمیل می شود.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
به لطف این روش از اعمال جراحی غیرضروری جلوگیری شد و مشکلات مادام العمر بازوی بیمار نیز برطرف شد.
برای تشخیص قطعی سرطان سینه باید نمونه کوچکی از بافت تومور گرفته شود و پس از رنگ آمیزی ویژه زیر میکروسکوپ بررسی شود. این روش ها باعث گسترش سرطان نمی شوند.
بیوپسی پستان تحت هدایت سونوگرافی:
• سوزن ظریف (آسپیراسیون): امکان گرفتن نمونه های سلولی از بافت را با سوزن ظریف فراهم می کند. نمونه برداری و ارزیابی آنها دشوار است. نیاز به رادیولوژیست و سیتولوژیست مجرب دارد.
• سوزن ضخیم (Tru-cut): اجازه نمونه برداری از بافت را با سوزن ضخیم تر می دهد. به راحتی توسط متخصص در توده های قابل لمس انجام می شود. نتایج دقیق تری نسبت به یک سوزن ظریف می دهد.
بیوپسی پستان با هدایت ماموگرافی:
• بیوپسی وکیوم استریوتاکتیک: روشی است که در توده هایی که قابل لمس نیست اما با تصویربرداری تشخیص داده می شود، اعمال می شود. بیشتر در میکروکلسیفیکاسیون های همراه با ماموگرافی استفاده می شود.
بیشتربدانید:بیوپسی وکیوم چیست؟–سونوگرافی بیوپسی چیست–آزمایش بیوپسی چیست
بیوپسی سینه با روش جراحی:
• بیوپسی باز پس از علامت گذاری جراحی با استفاده از روش های تصویربرداری
• بیوپسی باز جراحی با هدایت یافته های معاینه دستی بدون استفاده از تصویربرداری: بیوپسی جراحی باز در صورتی انجام می شود که نتایج متناقض یا ناکافی یا مشکوک در نمونه های گرفته شده با روش های دیگر وجود داشته باشد یا زمانی که روش های دیگر بیوپسی قابل انجام نباشد. در ضایعات غیر قابل لمس یا عمیقاً، بیوپسی با علامت گذاری تصویربرداری (با علامت گذاری با سیم) انجام می شود.
بیوپسی اکسیزیونال: برداشتن کامل ضایعه است.
بیوپسی برشی: برداشتن قطعه ای از ضایعه با اندازه کافی برای معاینه پاتولوژیک است.
بیوپسی سوزنی روشی ایده آل برای تشخیص قطعی سرطان سینه است. برای تشخیص قطعی سرطان سینه باید نمونه کوچکی از بافت تومور گرفته شود و پس از رنگآمیزی ویژه زیر میکروسکوپ بررسی شود.
با راهنمایی سونوگرافی
سوزن ظریف (آسپیراسیون): امکان گرفتن نمونه های سلولی از بافت با سوزن ظریف را فراهم می کند. نمونه برداری و ارزیابی آنها دشوار است. نیاز به رادیولوژیست و سیتولوژیست مجرب دارد.
سوزن ضخیم (Tru-cut): امکان نمونه برداری از بافت با سوزن ضخیم تر را فراهم می کند. به راحتی توسط متخصص در توده های قابل لمس انجام می شود. نتایج دقیق تری نسبت به یک سوزن ظریف می دهد.
با راهنمایی ماموگرافی
بیوپسی وکیوم استریوتاکتیک: روشی است که در توده هایی که قابل لمس نیست اما با تصویربرداری تشخیص داده می شود. بیشتر در میکروکلسیفیکاسیون های همراه با ماموگرافی استفاده می شود.
بیوپسی سینه با روش جراحی
بیوپسی باز پس از علامت گذاری جراحی با استفاده از روش های تصویربرداری
بیوپسی باز جراحی با هدایت یافتههای معاینه دستی بدون استفاده از تصویربرداری: بیوپسی جراحی باز در صورتی انجام میشود که نتایج متناقض یا ناکافی یا مشکوک در نمونههای گرفتهشده با روشهای دیگر وجود داشته باشد یا زمانی که روشهای بیوپسی دیگر قابل انجام نباشد. در ضایعات غیر قابل لمس یا عمیقاً، بیوپسی با علامت گذاری تصویربرداری (با علامت گذاری با سیم) انجام می شود.
بیوپسی اکسیزیونال: برداشتن کامل ضایعه است.
تقریباً ۲۰-۱۵ درصد بافت پستان از غدد ترشح کننده شیر در دوران شیردهی تشکیل شده است که به آن ساختار غده ای می گوییم.
۱٫ اطلاعات عمومی
سینه به عنوان نمادی از زنانگی فراتر از فقط یک اندام ارزیابی شده است. اهمیت زنان از نظر زیبایی شناسی و همچنین ادراک تمامیت بدنی غیر قابل انکار است. از طرفی در زنان نیز از اهمیت ویژه ای برخوردار است که باعث ایجاد پیوند عاطفی – اجتماعی بین مادر و نوزاد می شود. از سوی دیگر، در مردان، سالم بودن یا نبودن آن به عنوان یک امر ابتدایی مطرح می شود. مهم نیست که چگونه ارزیابی شود، بیماری های بدخیم یا خوش خیم می توانند مشکلات جدی ایجاد کنند.
شکل و اندازه سینه ارتباط نزدیکی با عوامل ژنتیکی، نژادی، رژیم غذایی، تعداد بارداری ها و وضعیت یائسگی دارد. بافت پستان می تواند نیمکره ای، مخروطی، آونگی، نازک یا مسطح در اشکال آناتومیکی متفاوت باشد. از دنده ۲ یا ۳ روی دیواره قفسه سینه شروع می شود، در امتداد خط میانی زیر بغل که تا دنده ۶ امتداد می یابد، و یکپارچگی را با جزئی که ما آن را نوک پستان می نامیم (کمپلکس نوک پستان-آرئولار) نشان می دهد. همچنین گسترش می یابد تا تداوم بافت زیر بغل در قسمت های بیرونی بدن را فراهم کند. به این دم سینه (دم اسپنس) نیز می گویند.
در صفحه عمیق، بافت پستان روی فاسیای M. Pectoralis Major قرار دارد. همچنین در مجاورت عضله M. Serratus Anterior که برای تنفس بسیار مهم است و عضله M. Obliquus Externus و قسمت بالایی غلاف ماهیچه M. Rectus Abdominis قرار دارد. همانطور که از این تعاریف ترکیبی می توان فهمید، در صفحه عمودی، اندام سینه ناحیه بسیار بزرگی را بالای دیواره قفسه سینه، بین زیر بغل، استخوان ترقوه و دیواره قدامی شکم از بیرون به داخل می پوشاند. شکل خاص خود را با یک بافت همبند منحصر به فرد متشکل از غدد لنفاوی نسبتاً شل و غدد لنفاوی بین بافت سینه و بسیاری از ماهیچه ها و بافت های همبند که روی آن قرار می گیرد، ایجاد می کند. این نواحی را زیرفضاهای بافتی زیر پستانی- پستانی می نامند. به لطف این ویژگی ساختاری، یک اندام متحرک است. این وضعیت در مرحله بندی بالینی سرطان، به ویژه در سرطان های عمیق، به دلیل کاهش تحرک پستان اهمیت پیدا می کند.
نوک پستان که وظیفه مهمی را در دوره شیردهی پستان به عهده می گیرد، که ما آن را شیردهی می نامیم، واحدی است که بصری را که ما آن را “برآمدگی” در وسط سینه می نامیم تکمیل می کند. بسته به عوامل هورمونی، رشدی و اعصاب غدد (بارداری)، می تواند به شکل مخروطی یا مسطح باشد. روی دیواره قفسه سینه بین دنده ۴ در یک سینه سالم قرار دارد. رنگ نوک پستان ارتباط نزدیکی با رنگدانه ملانین پوست دارد. همچنین با توجه به تعداد حاملگی ها و ویژگی های نژادی متفاوت است.برای کسب اطلاعات بیشتر درباره نمونه برداری سینه به خواندن ادامه این مقاله ادامه دهید:
۲٫ پوست سینه
اندام سینه با یک لایه پوستی نازک و مشخص پوشیده شده و با فولیکول های بسیار نازک مو پوشیده شده است. با این حال، نوک پستان ساختار پوستی خاصی دارد و دارای ویژگی تورفتگی و رنگدانه ای است. این ناحیه حاوی بسیاری از غدد عرق و چربی است و مستقیماً به سمت پوست باز می شود. غدد چربی روی نوک پستان برای ایجاد یک اثر نرم کننده – روان کننده برای محافظت از نوک پستان در طول دوره شیردهی، که ما آن را شیردهی می نامیم، استفاده می شود. بافت هایی که بین عرق و غده روی نوک پستان قرار دارند در دوران بارداری و شیردهی رشد می کنند. به خصوص از ماه دوم بارداری، رنگ آن به لطف سلول هایی به نام “ملانوسیت” شروع به تیره شدن می کند.
الف – تغذیه عروقی و تخلیه لنفاوی
در داخل، پوست پستان توسط شاخه های شریان های بین دنده ای قدامی تامین می شود. سپس این عروق به سمت عرضی گسترش می یابند تا ماهیچه های بین دنده ای را تامین کنند. از طرفی، پوست پستان توسط شریان قفسه سینه جانبی، شاخه های شریان زیر بغل و شاخه های جانبی شریان های بین دنده ای خلفی تامین می شود. زهکشی نهایی بافت پستان که با تخلیه وریدی نیز توسط وریدهای همراه شریان ها تامین می شود به وریدهای زیر بغل، سینه داخلی و بین دنده ای می باشد.
تراکم عروق لنفاوی متعلق به پوست سینه بیشتر از سایر طرف های سینه است. تخلیه لنفاوی عمدتاً به زیر بغل است. قسمت های بیرونی پوست سینه و تخلیه لنفاوی نوک پستان به سمت غدد لنفاوی سینه ای هدایت می شود. تخلیه لنفاوی که به قسمت های داخلی پوست سینه تعلق دارد به غدد لنفاوی در ناحیه بین دنده ای می رود. غدد لنفاوی در ناحیه پاراسترنوم در قدامی و خلفی جناغ به هم مرتبط هستند که باید هنگام برنامه ریزی رفتار بیولوژیکی و درمان تومورهای سینه در نظر گرفته شود.
۳-بافت نرم
غدد بافت پستانی و مجاری کوچک حاوی لوبول، مجاری را لوب می نامیم.
این شامل ساختار بافتی است که ساختارهای بزرگتری را تشکیل می دهد که آن را در بر می گیرد. در زبان پزشکی، اینها به ترتیب از کوچکترین به بزرگتر، بهعنوان آسین-لوبول-TDLU-مجرای و لوبول مرتب میشوند و معماری بهگونهای را نشان میدهند که در ربع پستان توزیع میشوند. در تناسب مستقیم با تجربه جراح، ساختار لوب در ربع ها را می توان در طول عمل تعریف کرد. این اطلاعات تشریحی در تعیین حاشیه جراحی سالم در جراحی حفظ پستان و تعیین محل برداشتن بافت مناسب اهمیت حیاتی دارد. بین “لوبول ها و لوب ها” بافت همبند تشکیل شده توسط بافت کلاژن قرار دارد (شکل ۱). این ساختار بافت همبند، که ما آن را استروما می نامیم، با پوست از عمق به سطح، از لوبول ها تا کانال های روی نوک پستان مرتبط است. این ساختارهای بافت همبند به ویژه در ربع بالایی سینه برجسته تر هستند و از بافت حمایت می کنند. اگر توموری که ممکن است در بافت پستان ایجاد شود درگیر باشد، دلیل آن علامت عقب افتادگی روی نوک پستان یا پوست پستان است. بین این لوبولها و لوبهای سینه، بافت چربی وجود دارد که در رشد و شکل پستان تحت تأثیر هورمون استروژن در دوره رشدی که بلوغ مینامیم، مهم است.
۴٫ ساختار عروقی و لنفاوی که تغذیه بافت سینه را تامین می کند
الف-ساختارهای شریانی – شریانی و ساختارهای ورید – وریدی
بافت پستان توسط شریان زیر بغل، شریان سینه داخلی و شریان های بین دنده ای تامین می شود. یک شبکه وریدی دایره ای به نام “شبکه وریدی” در اطراف نوک پستان وجود دارد. سایر ساختارهای سیاهرگی شریان ها را همراهی می کنند. این ساختارهای عروقی شریان داخلی قفسه سینه را در سطح سومین بافت غضروف بین دنده ای همراهی می کنند و به داخل سیاهرگ “براکیوسفالیک” در سطح استخوان ترقوه تخلیه می شوند. این ساختار معماری باید همیشه در رفتار بیولوژیکی تومورهای پستان مورد توجه جراح قرار گیرد.
ب- شبکه لنفاوی سطحی و عمیق وجود دارد که از نظر ایجاد ایده در مورد محل ایجاد سرطان در پستان و گسترش آن مهم هستند. غدد لنفاوی زیر بغل ۷۵ درصد از تخلیه لنفاوی کل بافت سینه را جمع آوری می کنند. ۲۰ تا ۴۰ غدد لنفاوی در این ناحیه وجود دارد. به ۳ گروه زیر کتف مرکزی و آپیکال تقسیم می شود. غدد لنفاوی روی عضله سینه ای مینور سطح ۱ نامیده می شوند، غدد لنفاوی بلافاصله در مجاورت عضله به عنوان سطح ۲ طبقه بندی می شوند و آنهایی که در ناحیه بین لبه بالایی عضله و استخوان ترقوه قرار دارند به عنوان سطح ۳ طبقه بندی می شوند. غدد لنفاوی در ربع داخلی سینه و برخی در ربع خارجی به غدد لنفاوی پاراسترنال تخلیه می شوند. این غدد لنفاوی نیز با ایجاد شبکه ای از عروق لنفاوی مرتبط در دو طرف استخوان سینه، مسیری رو به بالا نشان می دهند. اما نباید فراموش کرد که تمام غدد لنفاوی پستان همیشه با یک شبکه عروقی ظریف مرتبط هستند.
بیشاربدانید:بیوپسی پستان–بیوپسی سینه–بیوپسی سینه در تهران–بیوپسی چیست
ج. مداخله جراحی برای سرطان سینه و غدد لنفاوی زیر بغل
جراحی غدد لنفاوی زیر بغل بخشی از جراحی پستان برای سرطان است. از آنجا که، کدام یک از نواحی زیر بغل که در بالا فهرست کرده ایم و به عنوان سطح ۱-۲-۳ طبقه بندی کرده ایم، متاستاز دارد، چه تعداد غدد لنفاوی دارد، آیا تومور متاستاز در اینجا فراتر از غدد لنفاوی است، چه ناحیه ای از غدد لنفاوی درگیر است. بر برنامه های شیمی درمانی و رادیوتراپی پس از جراحی تاثیر می گذارد. مداخله لنفاوی زیر بغل که بخشی از جراحی پستان زیر بغل انجام می شود و برای سرطان انجام می شود نیز می تواند عوارض نامطلوبی مانند از دست دادن حس، ادم بازو، محدودیت حرکات بازو و تجمع مایع بعد از عمل ایجاد کند که به آن لنفوسل می گوییم. .
۴٫ نمونه برداری از غدد لنفاوی نگهبان
امروزه روشی است که برای کاهش عوارض جانبی منفی برش غدد لنفاوی زیر بغل، تعیین حداقل تعداد غدد لنفاوی مورد نیاز برای مرحله بندی کافی و نجات بیمار از مداخلات غیر ضروری زیر بغل استفاده می شود. یک گره لنفاوی “گارد” با استفاده از رنگ مخصوصی که قبل از عمل با استفاده از ماده رادیوایزوتوپ به بافت پستان از مناطق مختلف تشریحی تزریق می شود، تعیین می شود.
توده خوش خیم در پستان
بیماری های خوش خیم سینه
بی شک سرطان سینه اولین چیزی است که در بین بیماری های پستان به ذهن خطور می کند که هر سال بر میزان بروز آن افزوده می شود. با این حال، بروز بیماری های خوش خیم پستان بسیار بیشتر از سرطان است. علائم این بیماری ها را در ابتدا می توان با سرطان مقایسه کرد. بنابراین معاینه دقیق در تشخیص بیماری پستان ضروری است. “بیماری های خوش خیم در پستان چیست؟” بیایید نگاه دقیق تری بیندازیم.
بیشتربدانید:بیوپسی وکیوم چیست؟–سونوگرافی بیوپسی چیست–آزمایش بیوپسی چیست
فیبروآدنوم چیست؟
فیبروآدنوم شایع ترین توده خوش خیم بعد از کیست است. تومور خوش خیم پستان به عنوان تعریف دیگری استفاده می شود. فیبروآدنوما خطر تبدیل شدن به سرطان را ندارند و در دسته بیماری های خوش خیم پستان قرار می گیرند. آنها را می توان به راحتی لمس کرد یا می توان از روش ماموگرافی تشخیصی برای تشخیص دقیق استفاده کرد. در صورت لزوم می توان در مرحله بعدی اسکن را با سونوگرافی انجام داد. آنها را می توان با ایجاد احساس توپ در ناحیه فیبروآدنوما حرکت داد. مرزهای این کیست ها تیز و واضح است. فیبروآدنوم می تواند بزرگ یا کوچک شود و ممکن است بیش از یک فیبروآدنوم در سینه وجود داشته باشد.
این بیماری معمولاً در زنان جوان و بالغ در سنین ۱۵ تا ۳۵ سال دیده می شود. آنها به ۴ دسته مختلف به عنوان فیبروآدنوم ساده، پیچیده، جوانی و غول پیکر تقسیم می شوند.
فیبروآدنوم ساده:
در موردی است که تمام فیبروآدنومای تشکیل شده در پستان یا سینه ها یکسان هستند. آنها خطر ابتلا به سرطان سینه را برای افراد افزایش نمی دهند.
فیبروآدنوم پیچیده:
این نوعی فیبروآدنوم است که در زنان مسن دیده می شود. این نوع تومورها خیلی سریعتر رشد و گسترش می یابند.
فیبروآدنوم نوجوانان:
این شایع ترین نوع فیبروآدنوم در نوجوانان و زنان بالغ است. این تومورها معمولا کوچک شده و ناپدید می شوند.
فیبروآدنوم غول پیکر:
این تومورها که اندازه آنها می تواند به بیش از ۵ سانتی متر برسد، می تواند به بافت سینه فشار وارد کند. این نوع تومورها باید با جراحی برداشته شوند.
علائم توده های خوش خیم پستان
درمان فیبروآدنوما
چنین تومورهایی معمولاً نیازی به درمان ندارند. با این حال، ممکن است نیاز به برداشتن آنها با مداخله جراحی زمانی باشد که در اندازه های بزرگ هستند یا به دلیل افزایش فشار روی بافت پستان. افراد مبتلا به فیبروآدنوم باید به طور مرتب تحت نظر پزشک باشند مگر اینکه عمل جراحی انجام شود. در گروه کنترل، بررسی می شود که آیا تغییری در اندازه یا تعداد تومورها وجود دارد یا خیر.
جراحی فیبروآدنوما می تواند متفاوت باشد. در لامپکتومی، تومور و برخی از بافت های اطراف برداشته می شوند. بافت تمیز برداشته شده برای بررسی ارسال می شود. روش دیگر کرایوآبلیشن است. در این روش وسیله ای به نام کیوبروب وارد سینه می شود. با خروج گاز تحت فشار از دستگاه، تومور متلاشی می شود. ابلیشن با لیزر نیز روشی مشابه است. این روش نیازی به بیهوشی ندارد، کیست با کمک لیزر متلاشی می شود. آخرین روش روش فرکانس رادیویی است. تومور از پستان با روش فرکانس رادیویی برداشته می شود. این روش تحت بیهوشی فرد انجام می شود.
بسته به تعداد تومور، اندازه و مشخصات بیمار، پزشک متخصص باید در مورد روش صحیح جراحی تصمیم بگیرد.
درمان آدنوم فیبرو
ماستیت (التهاب سینه) چیست؟
ورم پستان یکی دیگر از بیماری های خوش خیم پستان است. آنها التهاباتی هستند که به دلیل ایجاد عفونت های میکروبی در بافت پستان رخ می دهند. هم در مردان و نیز هم در زنان دیده می شود. قبل از بروز علائم ورم پستان، حساسیت، قرمزی، درد، سفت شدن و افزایش دما در نوک پستان دیده می شود. این بیماری معمولا در دوران شیردهی بروز می کند، اما بدون ارتباط با شیردهی نیز می توان با آن مواجه شد. بنابراین به دو دسته هم تقسیم می شود;
ورم پستان مرتبط با شیردهی: این نوع ورم پستان ها انسداد مجاری شیر به دلیل تجمع شیر هستند، عفونتی که به دنبال یک آلودگی میکروبی است که می تواند از راه های خارجی یا از دهان نوزاد از طریق شکاف در نوک سینه ایجاد شود. تشکیل آبسه ممکن است به دلیل عفونت ایجاد شود.
ورم پستان غیرمرتبط با شیردهی: هم در مردان و نیز هم در زنان دیده می شود. ورم پستان به دلیل سیگار کشیدن، عفونت زخم در نوک پستان، سوراخ کردن و ریزش مو در نوک پستان دیده می شود. تشکیل آبسه ممکن است به دلیل عفونت ایجاد شود.
بیشاربدانید:بیوپسی پستان–بیوپسی سینه–بیوپسی سینه در تهران–بیوپسی چیست
درمان ورم پستان:
اگر ورم پستان در ابتدا تشخیص داده شد، درمان ورم پستان با آنتی بیوتیک های تایید شده توسط پزشک انجام می شود. در مورد آبسه ناشی از ورم پستان نیز، آبسه باید تخلیه شود. تخلیه آبسه با کمک یک سوزن یا یک مداخله جراحی جزئی انجام می شود. پس از انزال باید از آنتی بیوتیک استفاده کرد.
کیست سینه چیست؟
آنها شایع ترین مشکلات در پستان هستند. خطر سلول های سرطانی را در مرحله اولیه به ذهن متبادر می کند. در صورت لزوم با انجام بیوپسی نوع کیست ها مشخص می شود. با این حال، پیگیری این مشکل معمولا بدون نیاز به بیوپسی ادامه می یابد. در زنان از سن ۳۰ سالگی تا قبل از یائسگی شایع تر است. آنها ممکن است به دلیل افزایش بافت همبند در پستان یا به دلیل انسداد مجاری شیر ایجاد شوند.
کیست سینه ممکن است در یک سینه یا هر دو سینه ایجاد شود و ممکن است در یک یا چند سینه وجود داشته باشد. آنها اغلب می توانند علائم درد ایجاد کنند. این کیست های ساده پستان معمولاً ظرف یک سال پس از تشخیص ناپدید می شوند. با این حال، در برخی موارد، آنها می توانند تا ۵ سال به حیات خود ادامه دهند. در طول دوره های قاعدگی، تغییراتی در اندازه یا تعداد کیست های سینه دیده می شود.
درمان کیست سینه:
در بیشتر مواقع توصیه می شود بدون نیاز به بیوپسی آن را تحت پیگیری قرار دهید. در صورت لزوم می توان مداخلات جراحی را انجام داد. در صورت وجود کیست منفرد و بزرگ می توان کیست را با سوزن تخلیه کرد.
در صورت مشاهده خون در حین تخلیه سوزنی، بررسی پاتولوژیکی کیست های تخلیه شده ضروری است.
نکروز چربی چیست؟
این بیماری در پستان هایی با بافت چربی بالا، پس از ضربه یا عفونت رخ می دهد. باعث سفت شدن سینه می شود و مرزهای آن مشخص نیست. می تواند باعث چروک شدن قابل مشاهده روی پوست سینه شود. این یک بیماری خوش خیم پستان است که به دلیل شباهت علائم به سرطان سینه، بیشتر شبیه سرطان سینه است. بروز در زنان مسن بیشتر است.
باعث می شود میکروکلسیفیکاسیون در ماموگرافی دیده شود. بر این اساس، علاوه بر تغییرات قابل مشاهده، می توان آنها را در نتیجه ماموگرافی یا در معاینه بالینی تشخیص داد. نکروز چربی از ناحیه با بیوپسی یا عمل جراحی پاک می شود. در مرحله تشخیص باید به دقت بررسی شود. پس از انجام این اقدامات می توان به طور قطعی بیماری را تشخیص داد.
درمان نکروز چربی:
معمولاً نکروز با بیوپسی یا عمل جراحی پاک می شود تا برای معاینه ارسال شود. اما در مواردی که این روش ها انجام نمی شود، نکروز چربی ممکن است به مرور زمان از بین برود. جدا از این، هیچ روش درمانی دنبال نمی شود.
آدنوز اسکلروزان چیست؟
آنها بافت فیبری یا گره هایی هستند که به دلیل رشد بافت اضافی در لوبول های سینه ایجاد می شوند. آنها ممکن است بیش از یک منطقه خاص یا در مکان های مختلف، بزرگ و کوچک باشند. اولین علائم شامل سفت شدن و حساس شدن سینه است. اگرچه این بیماری در هر سنی دیده می شود، اما معمولا در زنان بین ۳۰ تا ۴۰ سال شایع تر است.
آنها همچنین می توانند به عنوان کیست های قابل لمس به دلیل تشکیل بیش از یک لوبول بزرگ دیده شوند. در مواجهه با این وضعیت، باید معاینات دقیق در برابر خطر ابتلا به سرطان سینه انجام شود. با این حال، آنها معمولاً در طی جراحی سینه یا تزریق مونوگرام شناسایی می شوند. اگرچه آدنوز اسکلروزان خطر ابتلا به سرطان را ایجاد نمی کند، اما مطالعاتی وجود دارد که نشان می دهد زنان مبتلا به این بیماری بیشتر در معرض خطر ابتلا به سرطان سینه هستند. بنابراین، کانتورینگ منظم سینه پس از بیماری مهم است.
درمان آدنوز اسکلروزان:
آدنوز اسکلروزان بیماری نیست که نیاز به درمان داشته باشد تا زمانی که گره های ایجاد شده آزاردهنده نباشند یا به بافت سینه فشار وارد نکنند. بنابراین، روش درمانی معمولا اعمال نمی شود.
تومور فیلودس چیست؟
همچنین به عنوان سیستوسارکوم فیلود شناخته می شود، به عنوان یک نوع فیبروآدنوم پذیرفته شده است. آنها با رشد سریع خود مشخص می شوند، اما خطر بدخیم بودن بسیار کم است. با این حال، اگرچه نادر هستند، اما می توانند بدخیم باشند و به بافت های دیگر متاستاز بدهند. بنابراین، انجام معاینه دقیق در صورت تشخیص مهم است. از آنجایی که آنها تشکیلات توده ای سخت و متحرک هستند، می توان آنها را در طی لمس تشخیص داد. در مواردی که تومورها به سرعت رشد می کنند، ممکن است تغییرات قابل مشاهده در پستان وجود داشته باشد. مرزهای این توده ها مشخص است.
درمان تومور فیلود:
به طور کلی، تومورها با عمل جراحی از بافت پستان خارج می شوند. در طول فرآیند تمیز کردن، برداشتن مقداری از بافت طبیعی سینه در اطراف تومور مناسب تر است.
نوک پستان معکوس چیست؟
انسداد یا کوتاه شدن مجاری شیر به دلیل عفونت سینه می تواند باعث ریزش نوک پستان و چرخش نوک سینه به داخل شود. وضعیت تبدیل نوک پستان به نوک سینه که در سنین بالا اتفاق می افتد، بیماری است که باید مورد توجه قرار گیرد. در برخی از زنان، این ممکن است نشانه سرطان سینه باشد. وارونگی نوک پستان به درجات داخلی تقسیم می شود.
سطح: نوک پستان را می توان بیرون آورد، اما با عقب راندن دوباره به داخل فرو می رود.
درجه: نوک پستان را نمی توان به راحتی بیرون آورد و به محض رها شدن دوباره به داخل فرو می رود.
درجه: به هیچ وجه نمی توان نوک سینه را بیرون آورد. از آنجایی که مجاری شیر در چنین سینههایی رشد نمیکند، شیر از مجاری خارج نمیشود. حتی اگر جراحی انجام شود، زنان با افتادگی سینه درجه ۳ نمی توانند شیر بدهند.
درمان نوک پستان معکوس
زنان مبتلا به افتادگی درجه یک سینه را می توان بدون عمل جراحی درمان کرد. درمان دائمی را می توان با ابزار فشار منفی ویژه “مکش” اعمال کرد.
در زنانی که دچار افتادگی نوک پستان درجه ۲ یا ۳ هستند، نیاز به عمل جراحی است. در این جراحی ها مجاری غدد پستانی که باعث کشیده شدن نوک پستان می شوند بریده می شوند و با فلپ های ناحیه ای فرو افتادگی نوک پستان اصلاح می شود.
لیپوم چیست؟
لیپوم یا لیپوم توده هایی هستند که به دلیل رشد بیش از حد سلول های چربی ایجاد می شوند. از آنجایی که لیپوم ها خوش خیم هستند، جزو بیماری های خوش خیم پستان هستند. اگرچه بروز آن در بافت پستان بسیار زیاد است، لیپوم را می توان در قسمت های مختلف بدن مشاهده کرد. محدوده سنی یا جنسیت خاصی برای این بیماری وجود ندارد. در مردان و زنان در هر سنی قابل مشاهده است. اگرچه نادر است، اما در کودکان نیز دیده می شود. لیپوم ممکن است به دلیل افزایش وزن ایجاد شود یا ممکن است مادرزادی باشد. خطر ابتلا به سرطان بسیار کم است. لیپوم هایی که قابل لمس هستند را می توان در معاینه یا با کمک سونوگرافی تشخیص داد.
درمان لیپوم
لیپوم نوعی بیماری است که معمولاً نیازی به درمان ندارد. اما در برخی موارد می توان آنها را با عمل جراحی از بدن خارج کرد تا تشخیص داده شود. از آنجایی که لیپوم هایی که به سرعت و بیش از حد رشد می کنند می توانند بر روی اعصاب فشار بیاورند، می توان آنها را با کمک جراحی برداشت.
بیشتر بدانید:مرکز سونوگرافی سینه–تفاوت بین کیست سینه و تومور–سونوگرافی در منزل–بهترین زمان سونوگرافی پستان
ژنیکوماستی (رشد سینه در مردان)
ژنیکوماستی بزرگ شدن سینه در مردان در نتیجه نوسانات هورمون های تستوسترون و استروژن است. در یک سینه یا هر دو سینه دیده می شود و یک رشد بافت خوش خیم است. بیشتر اوقات به دلیل افزایش یا کاهش میزان هورمون تستوسترون رخ می دهد، اما به دلایل مختلفی نیز قابل مشاهده است. از جمله این دلایل؛ عوارضی وجود دارد که ممکن است در نتیجه مصرف داروها، مصرف مواد مخدر یا الکل، برخی مکمل های گیاهی و برخی بیماری ها رخ دهد.
این اختلالی است که تقریباً در مردان در تمام گروه های سنی دیده می شود. این می تواند در نوزادان، نوجوانی، بزرگسالی و پیری به دلیل تغییرات هورمونی یا سبک زندگی ایجاد شود. معمولاً در نوجوانی و نوزادان به دلیل تغییرات ناگهانی در سطح تستوسترون ایجاد می شود. اگرچه استروژن یک هورمون زنانه است، اما در مردان نیز در سطوح پایین یافت می شود. ژنیکوماستی ممکن است به دلیل تولید بیش از حد هورمون استروژن یا اثر استروژنی چیزی که استفاده می شود، تولید ناکافی هورمون تستوسترون یا بیماری که تولید آن را سرکوب می کند رخ دهد.
علائم ژنیکوماستی
علائم ژنیکوماستی شامل بزرگ شدن سینه قابل مشاهده، حساسیت یا درد سینه و علائم خروج شیر از نوک پستان است. در صورت مشاهده این علائم، باید با یک متخصص مشورت شود. عوارضی که در افراد ایجاد می شود بسیار نادر است با این تفاوت که معمولاً باعث ایجاد ناراحتی در ظاهر می شود. در برخی از بیماران علائم متفاوتی ایجاد نمی کند، به جز اینکه باعث درد یا حساسیت در ناحیه سینه می شود.
درمان ژنیکوماستی
از آنجایی که ژنیکوماستی یک بیماری خوش خیم است، نیازی به مداخله نیست. برخی از افراد می توانند در طول زمان بدون درمان بهتر شوند. با این حال، در مردانی که مشکلات بزرگ شدن سینه دارند، این اغلب می تواند بر وضعیت روانی تأثیر منفی بگذارد و باعث شود فرد از ظاهر خود ناراحت شود. در صورت درد یا حساسیت، درمان مستقیما اعمال می شود.
ژنیکوماستی بیماری است که با دارو یا جراحی قابل درمان است. دو روش به طور کلی برای افرادی که تحت مداخله جراحی قرار می گیرند ترجیح داده می شود. روش لیپساکشن اولین مورد از این موارد است. با این روش چربی از سینه فرد خارج می شود. بافت غده پستانی برداشته نمی شود. در روش ماستکتومی، بافت غده پستانی به طور کامل برداشته می شود. در هر دو روش هیچ جای زخمی وجود ندارد زیرا برش های کوچک ایجاد می شود.

آیا بیوپسی سینه میتواند باعث گسترش سرطان در بدن شود؟
بیوپسی سینه یکی از روشهای رایج برای تشخیص بیماریها و تغییرات غیرطبیعی در بافت سینه است. این روش اغلب در مواقعی که توده یا تغییرات مشکوک در سینه مشاهده میشود، برای تایید یا رد وجود سرطان انجام میشود. یکی از نگرانیهای رایج در بین برخی از بیماران این است که بیوپسی سینه ممکن است باعث گسترش سرطان به سایر نقاط بدن شود. در این مقاله به بررسی این نگرانی خواهیم پرداخت و به شما خواهیم گفت که آیا بیوپسی سینه میتواند موجب انتشار سرطان در بدن شود یا خیر.
1. تعریف بیوپسی سینه
بیوپسی سینه یک روش پزشکی است که در آن نمونهای از بافت سینه برای تجزیه و تحلیل به آزمایشگاه ارسال میشود. هدف اصلی بیوپسی سینه تشخیص دقیق تغییرات سلولی است تا مشخص شود آیا این تغییرات نشاندهنده سرطان سینه هستند یا خیر. بیوپسی میتواند به روشهای مختلفی انجام شود، از جمله:
بیوپسی سوزنی: یک سوزن نازک برای برداشتن نمونه از توده یا بافت مشکوک به کار میرود.
بیوپسی هدایتشده توسط سونوگرافی: در این روش، سونوگرافی برای راهنمایی پزشک در برداشتن نمونه دقیقتر استفاده میشود.
بیوپسی با جراحی: در مواردی که نمونهبرداری با روشهای دیگر دشوار باشد، از این روش استفاده میشود.
2. آیا بیوپسی سینه باعث گسترش سرطان میشود؟
بسیاری از بیماران نگران این هستند که هنگام انجام بیوپسی، سلولهای سرطانی ممکن است به نقاط دیگر بدن منتقل شوند. اما باید بدانید که بیوپسی سینه به خودی خود موجب گسترش سرطان به دیگر نقاط بدن نمیشود. در واقع، تمام شواهد علمی موجود نشان میدهند که بیوپسی سینه یک روش ایمن است و هیچ شواهدی مبنی بر انتقال سرطان از طریق بیوپسی وجود ندارد.
چرا این نگرانیها بیاساس هستند؟
مکانیزم انتشار سرطان: سرطان زمانی گسترش مییابد که سلولهای سرطانی وارد جریان خون یا سیستم لنفاوی شوند و به سایر نقاط بدن منتقل شوند. بیوپسی سینه تنها یک نمونه از بافت را از محل مشکوک جمعآوری میکند و هیچ تأثیری بر پخش شدن سلولهای سرطانی به دیگر نقاط بدن ندارد.
مراقبتهای لازم در انجام بیوپسی: پزشکان و متخصصان هنگام انجام بیوپسی تمام احتیاطات لازم را رعایت میکنند تا خطر هرگونه پخش سلول سرطانی به حداقل برسد. این شامل استفاده از تجهیزات استریل و انجام بیوپسی در محیطهای کنترل شده است.
تحقیقات علمی: تحقیقات انجام شده بر روی هزاران بیمار نشان میدهد که بیوپسی سینه هیچگاه موجب گسترش سرطان در بدن نمیشود. حتی در موارد نادر که سرطان در مراحل پیشرفته تشخیص داده شده، بیوپسی نمیتواند عامل انتشار آن باشد.
3. مزایای بیوپسی سینه
بیوپسی سینه، با وجود نگرانیهایی که ممکن است در بین برخی بیماران وجود داشته باشد، یک ابزار بسیار مهم در تشخیص و درمان سرطان سینه به شمار میرود. از جمله مزایای بیوپسی میتوان به موارد زیر اشاره کرد:
تشخیص قطعی سرطان: تنها راه برای تایید قطعی وجود سرطان سینه، انجام بیوپسی است. بدون بیوپسی، تشخیص دقیق نوع و مرحله سرطان دشوار است.
برنامهریزی درمان: نتایج بیوپسی به پزشک کمک میکند تا بهترین روش درمانی را برای بیمار انتخاب کند. این میتواند شامل جراحی، شیمیدرمانی، رادیوتراپی و یا دارودرمانی باشد.
پیشگیری از تشخیصهای نادرست: در بسیاری از مواقع، تودهها یا تغییرات غیرطبیعی در سینه میتوانند خوشخیم باشند و نیازی به درمانهای جدی نداشته باشند. بیوپسی کمک میکند تا این موارد مشخص شوند و از انجام درمانهای غیرضروری جلوگیری شود.
4. مراحل انجام بیوپسی سینه و مراقبتهای پس از آن
بیوپسی سینه معمولاً یک روش سرپایی است و برای انجام آن نیازی به بستری شدن بیمار نیست. این پروسه اغلب با استفاده از بیحسی موضعی انجام میشود و بیمار در حین انجام آن احساس درد یا ناراحتی کمی دارد. پس از انجام بیوپسی، برخی از بیماران ممکن است کمی درد یا تورم در محل نمونهبرداری احساس کنند که معمولاً ظرف چند روز بهبود مییابد.
مراقبتهای پس از بیوپسی شامل استراحت، استفاده از کمپرس یخ برای کاهش تورم، و اجتناب از انجام فعالیتهای سنگین به مدت چند روز است. پزشک ممکن است برخی داروهای مسکن برای کاهش درد تجویز کند.
5. چگونه به یک متخصص خوب مراجعه کنیم؟
اگر شما در منطقهای مانند تصویربرداری جردن دکتر هدایی قرار دارید، میتوانید از تخصص و تجربه پزشکان این مرکز بهرهمند شوید. دکتر هدایی و تیم پزشکی ایشان از تکنیکهای پیشرفته برای انجام بیوپسی سینه به صورت ایمن و دقیق استفاده میکنند. این تیم همچنین به شما کمک خواهد کرد تا نگرانیهای خود را در خصوص این فرآیند برطرف کنید و بهترین راهکارهای درمانی را برای شما انتخاب کنند.
باید بدانید
به طور کلی، انجام بیوپسی سینه هیچگونه خطری در خصوص گسترش سرطان به سایر نقاط بدن ندارد. این روش به عنوان یکی از روشهای معتبر تشخیصی برای سرطان سینه شناخته میشود و مزایای آن در تشخیص و درمان بیماری به مراتب بیشتر از خطرات احتمالی است. در صورت نگرانی، مشاوره با پزشک متخصص و انجام آزمایشهای تکمیلی میتواند به شما کمک کند تا بهترین تصمیم را در خصوص درمان بگیرید. در نهایت، پیگیری درمانهای دقیق و به موقع میتواند شانس بهبودی را به طور چشمگیری افزایش دهد.
کسب اطلاعات بیشتر:
جراحی سینه
تشخیص سلولهای سرطانی در بافت پستان، بررسی بافتهای لنفاوی زیر بغل، برداشتن تومور و استفاده همزمان از درمانهای سرطان، امکان انجام جراحی حفظ پستان را فراهم میکند.
جراحی سرطان سینه چیست؟
جراحی سرطان سینه؛ این روش اصلی مورد استفاده در درمان سرطان سینه است. با توجه به محل آناتومیکی و ساختار بافت پستان، سرطان سینه را می توان بسیار راحت تر از سایر انواع سرطان تشخیص و بررسی کرد. تصمیم برای شروع سرطان سینه با درمان جراحی در درجه اول به مرحله سرطان بستگی دارد. سن بیمار، وضعیت سلامت عمومی، نوع مولکولی سرطان و غیره. ویژگی ها نیز عواملی هستند که بر تصمیم گیری برای درمان جراحی تأثیر می گذارند. روش جراحی که باید اعمال شود ممکن است به عواملی مانند تعداد کانون هایی که در آن بیماری شروع می شود، اندازه سرطان، حجم سینه و وجود سایر مشکلات سلامت همراه بیمار بستگی داشته باشد.
کاربردهای اصلی انجام شده در جراحی سرطان سینه عبارتند از: جراحی حفظ پستان (ماستکتومی سگمنتال، لامپکتومی، کوادرانکتومی) و روش های مختلف ماستکتومی (ماستکتومی ساده، ماستکتومی محافظ پوست، ماستکتومی رادیکال اصلاح شده).
جراحی سینه به چه چیزی نگاه می کند؟
جراحی سینه باید در درمان انواع بیماری های پستان، چه بدخیم و چه خوش خیم، نقش داشته باشد. از آنجایی که شایع ترین بیماری پستان در جامعه سرطان سینه است، در مورد جراحی سرطان بیشتر صحبت می شود. بروز سرطان سینه در سال های اخیر افزایش یافته است. گمان می رود با گسترش سبک زندگی غربی، شیوع سرطان سینه در کشور ما افزایش یافته است. این یک رویکرد پذیرفته شده است که تغییر در سبک زندگی (تأخیر زایمان، زایمان نکردن، عدم شیردهی، استفاده طولانی مدت از قرص های ضد بارداری، رژیم غذایی ناسالم، بی تحرکی، مصرف الکل و سیگار و غیره) خطر ابتلا به سرطان سینه را افزایش می دهد. .
تشخیص زودهنگام سرطان سینه هم از نظر ادامه روند درمان راحت تر و هم از نظر زنده ماندن از سرطان و افزایش طول عمر بیمار بسیار مهم است. به خصوص افراد در معرض خطر باید به طور دوره ای معاینات دستی انجام دهند، سبک زندگی سالمی را ایجاد کنند و از بررسی های معمول خود (سونوگرافی، ماموگرافی) صرفنظر نکنند.
جراحی سینه
جراحی سینه توسط پزشکان بسیار ماهر در انجام می شود. در کشور ما نیز به دلیل تراکم جمعیت و عادات سبک زندگی، بروز سرطان سینه در کلان شهرهایی مانند استانبول، ، ازمیر و در غرب کشور نسبت به سایر شهرها بیشتر است. علاوه بر اینکه یک کلان شهر است، همچنین شهری است که در آن موسسات بهداشتی تشخیص و درمان واجد شرایط را برای بیماران مبتلا به سرطان سینه از استان های اطراف و خارج از کشور ارائه می دهند. برای کسب اطلاعات دقیق در مورد جراحی سینه در می توانید با شماره ما تماس بگیرید.
جراحی انکوپلاستیک سینه چیست؟
جراحی انکوپلاستیک سینه تکنیکی است که برای کاهش ناهنجاریهای زیبایی در سینه پس از جراحیهای حفظ سینه ایجاد شده است. به لطف این روش ها، موفقیت درمان روش های جراحی حفظ پستان به طور کلی افزایش می یابد و نتایج زیبایی نیز بهتر می شود.
جراحی حفظ پستان
جراحی حفظ پستان؛ یکی از روش های جراحی است که در سرطان سینه استفاده می شود. سرطان سینه، شایع ترین نوع سرطان در زنان؛ امروزه از هر ۸ زن ۱ نفر قابل تشخیص است. تشخیص زودهنگام سرطان سینه جان انسان ها را نجات می دهد.
ماستکتومی های رادیکال رادیکال و اصلاح شده قبل از روش های جراحی حفظ پستان انجام شد که در اواخر قرن بیستم محبوبیت آن افزایش یافت. اینها تکنیکهای جراحی هستند که بیمار را بیشتر خسته میکنند و در مواردی که به درستی انتخاب شدهاند، نسبت به جراحیهای حفظ پستان برتری ندارند.
هدف اصلی از انجام عمل جراحی حفظ پستان است. حفظ بافت و زیبایی سینه در حداکثر سطح ممکن بدون به خطر انداختن اصول سرطان شناسی است. به حدی که از دست دادن سینه زن از نظر روانی اثرات مخربی دارد. به همین دلیل، جراحی حفظ پستان رویکرد درمانی ترجیحی در بیماران مبتلا به سرطان پستان است که در مراحل اولیه تشخیص داده شده و معیارها را رعایت می کنند.
جراحی حفظ پستان چیست؟
این بر اساس نظم حذف سلول های سرطانی در بافت پستان و حفظ پستان بیمار در این فرآیند است. جراحی حفظ پستان را می توان به طور قابل اعتماد انجام داد، به خصوص در بیماران مبتلا به سرطان پستان در مراحل اولیه و در بیماران با تشکیل تومور تک کانونی. با این حال، در برخی موارد دیگر، ممکن است پس از درمان های دارویی مناسب رخ دهد. جراحی های حفظ پستان اغلب با رادیوتراپی بعدی همراه است. سرطان سینه همراه با برخی از بافت های دست نخورده سینه اطراف برداشته می شود. تومور برداشته شده برای بررسی پاتولوژیک ارسال می شود. اگر در نتیجه معاینات، سلول های سرطانی در بافت سینه اطراف تومور (در حاشیه جراحی) یافت شود، بافت بیشتری از پستان برداشته می شود. شکاف باقی مانده با استفاده از روش های انکوپلاستیک و بافت پستان بسته می شود.
انتخاب بیمار در جراحی حفظ پستان بسیار مهم است. هنگامی که بر روی بیمار مناسب با تکنیک مناسب اعمال می شود، نتایج انکولوژیک و زیبایی شناختی کاملا رضایت بخش هستند.
بیشتربدانید: سونوگرافی بیوپسی چیست– بهترین مرکز بیوپسی سینه درتهران– بیوپسی چیست– هزینه بیوپسی
بیمارانی که نباید تحت عمل جراحی حفظ پستان قرار گیرند را می توان به شرح زیر فهرست کرد:
افراد مبتلا به تومورهای گسترده (تومورهای چند مرکزی)
کسانی که نسبت اندازه تومور به حجم سینه آنها برای جراحی حفظ پستان مناسب نیست
بیمارانی که نمی توانند تحت رادیوتراپی قرار گیرند
ماستکتومی در بیمارانی که نمی توانند تحت عمل جراحی حفظ پستان قرار گیرند، مورد نیاز است. در چنین مواردی، جایگزین های بازسازی سینه همزمان با ماستکتومی با بیمار در میان گذاشته می شود.
مداخلات برای غدد لنفاوی زیر بغل (کاربرد گره نگهبان یا تشریح غدد لنفاوی زیر بغل) بر روشهای جراحی حفظ پستان تأثیری ندارد. این مداخلات همراه با روش های محافظه کارانه یا ماستکتومی است که قرار است روی پستان انجام شود.
قیمت جراحی حفظ پستان
قیمت جراحی برای جراحی حفظ پستان ممکن است بسته به تکنیک مورد استفاده متفاوت باشد. معمولاً به مدت ۱ شب نیاز به بستری شدن دارد. در حین عمل، ممکن است به ارزیابی های پاتولوژیک سریع به نام برش های منجمد نیاز باشد.
اگر میخواهید درباره انواع بیوپسی ها بیشتر بدانید به خواندن این مقاله ادامه
بیوپسی کبد چگونه انجام می شود؟
بیوپسی کبد برای بررسی آسیب های ناشی از بیماری های کبدی مانند هپاتیت و بسیاری از بیماری ها مانند کبد چرب و سیروز انجام می شود. همچنین می توان از آن برای روشن شدن تشخیص توده ها در کبد استفاده کرد. از آنجایی که قبل از عمل داروهای آرامبخش به صورت داخل وریدی داده می شود، بیمار باید ۵ تا ۶ ساعت قبل از عمل ناشتا باشد. برش کوچکی در ناحیه مربوطه بیمار به پشت دراز کشیده ایجاد می شود و با استفاده از روش بیوپسی سوزنی، نمونه بافتی گرفته می شود. بیمار در همان روز در بیمارستان تحت نظر قرار می گیرد و روز بعد مرخص می شود.
بیوپسی کلیه چگونه انجام می شود؟
بیوپسی کلیه روشی است که برای تشخیص بیماری های کلیوی ناشناخته، بررسی وضعیت کلیه پیوندی یا کسب اطلاعات در مورد وضعیت بیماری موجود ضروری است. این روش حدود نیم ساعت طول می کشد و با بیوپسی سوزنی هدایت شده با سونوگرافی و تحت بی حسی موضعی انجام می شود. از آنجایی که پس از بیوپسی خطر خونریزی وجود دارد، وضعیت بیمار به مدت ۲۴ ساعت تحت نظر بوده و آزمایش ادرار و خون انجام می شود.
بیوپسی سینه چگونه انجام می شود؟
بیوپسی سینه روشی است که می تواند تا ۱۵ دقیقه طول بکشد و شامل برداشتن سلول ها، بافت ها یا توده ها می شود. این بیوپسی با سوزن تحت بیهوشی موضعی تحت سونوگرافی، ام آر آی یا هدایت توموگرافی، بیوپسی خلاء یا گاهی اوقات بیوپسی جراحی تحت بیهوشی عمومی انجام می شود. عاملی که در انتخاب این روش موثر است جرم است.
بیوپسی تیروئید چگونه انجام می شود؟
این روش که خطر خونریزی ندارد، تحت بی حسی موضعی و با راهنمایی اولتراسوند انجام می شود. قبل از شروع بیوپسی، ورودی و گذرگاه توسط رادیولوژیست با سونوگرافی دقیق مشخص می شود. سلول ها از گره تیروئید با استفاده از تکنیک آسپیراسیون با سوزن ظریف گرفته می شوند. اگر بیش از یک ندول وجود داشته باشد، این روش برای هر گره جداگانه انجام می شود. به این ترتیب مشخص می شود که ندول خوش خیم است یا بدخیم. پس از انجام عمل، بیمار حدود نیم ساعت تحت نظر قرار می گیرد و سپس می تواند به زندگی عادی بازگردد.
بیشتربدانید:هزینه بیوپسی–بیوپسی چیست–بیوپسی سینه–بهترین زمان سونوگرافی پستان–تفسیر سونوگرافی سینه
انواع بیوپسی چیست؟
بیوپسی را می توان با روش های مختلفی انجام داد:
بیوپسی آسپیراسیون با سوزن ظریف (بیوپسی از راه پوست): فرآیندی است که سلول ها را از بافت مورد نظر با استفاده از یک سرنگ سوزنی سیاه گرفته می شود. به طور کلی در تشخیص ندول های تیروئید و پروستات استفاده می شود.
بیوپسی سوزنی ضخیم: روشی است که در آن قطعات بافت استوانه ای از توده مورد نظر گرفته می شود.
بیوپسی جراحی باز: بخشی یا تمام توده در ناحیه مشکوک از طریق یک برش تحت بیهوشی عمومی برداشته می شود.
بیوپسی برس: به صورت آندوسکوپی انجام می شود، سواب به دست آمده از مالش یک برس کوچک به بافت بررسی می شود.
بیوپسی پرزهای کوریونی (CVS): روشی است که برای زنان باردار اعمال می شود و برای تشخیص ناهنجاری های ژنتیکی و کروموزومی جنین متولد نشده انجام می شود.
بیوپسی مخروطی: فرآیند برداشتن بافت مخروطی شکل از دهانه رحم است.
بیوپسی آندوسکوپی: قطعات کوچکی از بافت با استفاده از ابزارهایی که از کانال آندوسکوپ عبور می کنند برداشته می شوند.
بیوپسی غدد لنفاوی نگهبان: رنگ آبی بر روی بیمار اعمال می شود تا غده لنفاوی را که در آن سلول های سرطانی بیشترین احتمال انتشار را دارد مشخص کند.
بیوپسی با روش تراشیدن: فرآیند برداشتن ناحیه زیر ضایعه پوستی همراه با قسمت فوقانی پوست است.
بیوپسی استریوتاکتیک: در بیوپسی مغز و پستان استفاده می شود، ناحیه بیوپسی توسط توموگرافی مشخص می شود و نمونه برداری با کمک سوزن یا سیم انجام می شود.
بیوپسی پانچ: اغلب در بیوپسی های پوست استفاده می شود، تکه ای از بافت با یک ابزار برش کوچک برداشته می شود.
بیوپسی خلاء: بر اساس اصل کشیدن بافت ها با وارد کردن سوزنی با لبه تیز و سوراخ به داخل ضایعه است.
تکههای بافتی که با این روشهای بیوپسی گرفته میشوند در ظروف شیشهای و پلاستیکی شفاف قرار میگیرند و بدون آسیب رساندن به یکپارچگی بافت به آزمایشگاه آسیبشناسی فرستاده میشوند. بیوپسی های انجام شده در حین جراحی توسط پزشک متخصص در آزمایشگاه بررسی و گزارش می شود. برای داشتن زندگی طولانی و سالم، معاینات منظم را فراموش نکنید.
کسب اطلاعات بیشتر؛
مراحل سرطان سینه چیست؟
مراحل سرطان سینه از ۰ تا ۴ طبقه بندی می شوند. این مرحله بندی با توجه به اندازه تومور، درگیری غدد لنفاوی زیر بغل، درگیری پوست پستان و اینکه آیا گسترش اندام از راه دور (متاستاز) وجود دارد انجام می شود. مرحله بندی سرطان پستان به عنوان مرحله بندی بالینی و پاتولوژیک ارزیابی می شود. تمام روش های درمانی که باید اعمال شوند با توجه به این نتیجه مرحله بندی ارزیابی می شوند.
مراحل اولیه سرطان سینه
سرطان پستان در مراحل اولیه به سرطان پستان در مراحل ۱-مرحله ۲a و مرحله ۲b اشاره دارد.
۱-مرحله ۲a : این بدان معنی است که سرطان سینه کوچکتر از ۲ سانتی متر است و به غدد لنفاوی زیر بغل گسترش نیافته است (مرحله ۱)، تومور کوچکتر از ۲ سانتی متر است و ۳ یا کمتر غدد لنفاوی را در زیر بغل درگیر می کند، یا تومور ۲ است.
۱-مرحله ۲b – اندازه ۵ سانتی متر و متاستاز در غدد لنفاوی ندارد .درمان اولیه برای بیماران سرطان سینه (مرحله ۲a) که تومور آنها بزرگتر از ۲ سانتی متر و کمتر از ۵ سانتی متر است با درگیری توصیه می شود
به طور خلاصه، اگر تومور کوچک باشد و تعداد غدد لنفاوی زیر بغل کمتر از ۳ باشد، یا اگر تومور بزرگ باشد و غدد لنفاوی زیر بغل درگیری نداشته باشد، سرطان پستان در مراحل اولیه تعریف میشود .
مراحل سرطان سینه چیست؟
مرحله ۰ سرطان پستان
مرحله ۱ سرطان سینه
مرحله ۲ سرطان سینه
مرحله ۳ سرطان سینه
مرحله ۴ سرطان سینه
مراحل سرطان سینه
مرحله ۰ سرطان پستان
سرطان پستان در این مرحله به عنوان سرطان پستان مرحله ۰ تعریف می شود که بر اساس محل تومور (مجرای یا لوبول) گسترش نمی یابد و در داخل سلول محدود می شود (کارسینوم درجا).
مرحله ۱ سرطان سینه
در مرحله ۱ سرطان پستان ، تومور در پستان کوچکتر از ۲ سانتی متر است. در غدد لنفاوی زیر بغل درگیری وجود ندارد. اگر درگیری وجود داشته باشد، که ما آن را ریز تهاجم می نامیم، به عنوان مرحله ۱ سرطان پستان تعریف می شود.
مرحله ۲ سرطان سینه
در مرحله ۲ سرطان پستان، مرحله ای که تومور در پستان بین ۲-۵ سانتی متر است و ممکن است غدد لنفاوی زیر بغل درگیری داشته باشد یا نباشد، به عنوان مرحله ۲ سرطان پستان تعریف می شود.
مرحله ۳ سرطان سینه
در مرحله ۳ سرطان پستان ، اگر تومور در پستان بیش از ۵ سانتی متر باشد و غدد لنفاوی زیر بغل درگیری داشته باشد، به عنوان مرحله ۳ سرطان پستان تعریف می شود.
مرحله ۴ سرطان سینه
در سرطان پستان در این مرحله، صرف نظر از اندازه تومور در پستان، اگر درگیری (متاستاز) در اندام های دور (استخوان، کبد، ریه و غیره) وجود داشته باشد، به عنوان مرحله ۴ سرطان پستان تعریف می شود.
مرحله به مرحله درمان سرطان سینه
مرحله بندی در سرطان سینه؛ می توان آن را به صورت مرحله بندی بالینی، مرحله بندی پاتولوژیک و در صورت انجام درمان قبل از عمل، مرحله بندی پس از درمان انجام داد. با این حال، مرحله بندی بالینی در انتخاب درمان اولیه ضروری است.
روشهای جراحی مختلفی وجود دارد که بسته به مراحل سرطان سینه میتوان برای بیمار اعمال کرد. از این میان می توان جراحی حفظ سینه، ماستکتومی ساده، ماستکتومی رادیکال اصلاح شده (تمیز کردن زیر بغل با برداشتن پستان)، ماستکتومی زیر جلدی (حفظ پوست پستان) و پروتز سینه را بسته به درگیری غدد لنفاوی زیر بغل انجام داد.
با توجه به درگیری زیر بغل و مرحله تومور و جراحی انجام شده، روش های درمانی مانند رادیوتراپی، شیمی درمانی و هورمون درمانی را می توان به درمان سرطان سینه اضافه کرد.
مرحله ۱ درمان سرطان پستان
در مرحله ۱ سرطان پستان، از آنجایی که قطر تومور کمتر از ۲ سانتی متر است، تصمیم گرفته می شود که آیا بیماران با جراحی حفظ پستان و نمونه برداری همزمان از غدد لنفاوی زیر بغل (بیوپسی غدد لنفاوی سنتی) در درمان قرار می گیرند یا خیر. درمان سرطان سینه در این مرحله سپس رادیوتراپی اعمال می شود. در صورت لزوم، روش های درمانی مانند شیمی درمانی یا هورمون درمانی ممکن است اضافه شود. پس از درمان های انجام شده در این مرحله، بقای بیمار در مقایسه با سایر مراحل بهتر است. در این مرحله، تومور معمولاً به غدد لنفاوی گسترش نیافته است. متداول ترین روش درمانی در اینجا جراحی حفظ پستان است و بیمار قطعاً پس از آن نیاز به رادیوتراپی دارد.
مرحله ۲ درمان سرطان پستان
در مرحله ۲ سرطان پستان، تومور در پستان بین ۲ تا ۵ سانتی متر است و ممکن است غدد لنفاوی زیر بغل درگیری داشته باشد یا نباشد و این مرحله به عنوان سرطان پستان مرحله ۲ تعریف می شود. درمان های سرطان سینه در این مرحله را می توان با همان روش درمان سرطان سینه مرحله ۱ اعمال کرد. اما اگر تومور بزرگ باشد و به غدد لنفاوی سرایت کرده باشد، روش های درمانی تکمیلی مانند شیمی درمانی، رادیوتراپی و هورمون درمانی به درمان اضافه می شود.
مرحله ۳ درمان سرطان پستان
در مرحله ۳ سرطان پستان، تومور در پستان ممکن است از ۵ سانتی متر بیشتر باشد یا تومور کوچکتر باشد و چسبندگی بافت های اطراف و غدد لنفاوی زیر بغل مشاهده شود. علاوه بر این، در این مرحله، تومور در هر اندازه ای است و می تواند به پوست سینه، دیواره قفسه سینه، عضلات اطراف، غدد لنفاوی داخل سینه و زیر بغل گسترش یابد. ماستکتومی رادیکال اصلاح شده، شیمی درمانی و هورمون درمانی را می توان در این مرحله با توجه به اندازه و گسترش تومور برای بیماران اعمال کرد. اگر بزرگتر باشد و به نواحی اطراف و غدد لنفاوی گسترش یافته باشد، می توان از شیمی درمانی قبل از عمل به نام شیمی درمانی نئوادجوانت برای کاهش قطر تومور استفاده کرد و سپس جراحی هایی مانند ماستکتومی یا لامپکتومی را برنامه ریزی کرد.
بیشتر بدانید:سونوگرافی در منزل _ سونوگرافی در ارتوپدی _ انواع سونوگرافی _ بهترین مرکز سونوگرافی تهران _ بیوپسی سینه _ اندومتریوز
مرحله ۴ درمان سرطان پستان
در مرحله ۴ سرطان پستان، بدون توجه به اندازه تومور در پستان، درگیری در اندام های دور (متاستازهای دور مانند استخوان، کبد، ریه و غیره) مشاهده می شود. هدف از درمان سرطان سینه در این مرحله استفاده از درمان هایی است که هدف آنها افزایش طول عمر و کیفیت زندگی بیمار است. بسته به وضعیت عمومی و شکایات بیمار، ممکن است از روش های درمانی مانند ماستکتومی، شیمی درمانی و هورمون درمانی برای بیماران استفاده شود.
جراحی سرطان سینه در چه مرحله ای انجام می شود؟
جراحی سرطان سینه در تمام مراحل سرطان سینه متناسب با مرحله آن قابل انجام است . در سرطانهای پستان با گسترش اندامهای دوردست، مانند مرحله ۴، یک روش جراحی به نام ماستکتومی نجات (ماستکتومی توالت) برای کاهش بار تومور یا از بین بردن نکروز و اسکار ناشی از تومور در پستان استفاده میشود.
10 روش موثر برای پیشگیری از ادم لنفاوی پس از سرطان سینه
لنف ادم که در 1 زن از هر 4 زن مبتلا به سرطان سینه دیده می شود، اغلب با تورم در بازو، درد، سفتی پوست و محدودیت حرکت رخ می دهد. این مشکل که آسایش زندگی زنان را کاهش می دهد، در صورت تاخیر در درمان می تواند دائمی شود.
لنف ادم یک مشکل قابل پیشگیری است
سرطان سینه یکی از شایع ترین انواع سرطان در بین زنان است و میزان بروز آن در حال افزایش است. در سرطان سینه، اختلال در جریان لنفاوی به دلیل فشرده شدن غدد لنفاوی زیر بغل توسط تومور، برداشتن غدد لنفاوی مربوطه در طول درمان جراحی، یا رادیوتراپی که در طول درمان تومور انجام میشود، باعث ایجاد لنف ادم در دست، ساعد و بازو میشود. لنف ادم در یک زن از هر چهار زن پس از درمان سرطان سینه رخ می دهد.
سیستم لنفاوی، که بخش مهمی از سیستم گردش خون است، برای عملکردهای ایمنی حیاتی است. لنف ادم به دلیل بدتر شدن جریان لنفاوی به دلایل مختلف رخ می دهد، مایع غنی از پروتئین در فضای بین سلولی تجمع می یابد و آب را جذب می کند و مایع لنفاوی در صورت یا گردن به خصوص در بازوها و پاها تجمع می یابد. می تواند در اثر ضربه، بارداری، چاقی، عفونت و اضافه بار ایجاد شود و بیشتر در بیماران سرطانی دیده می شود. لنف ادم که یک بیماری قابل پیشگیری است، پس از شروع، پیشرونده و مزمن می شود و کیفیت زندگی را مختل می کند.
مراقب این علائم باشید!
لنف ادم معمولاً با شکایت از تورم دست و بازو، درد و محدودیت حرکات بازو ظاهر می شود. با این حال، پوست بازوی آسیب دیده سفت می شود. عفونتی که سلولیت نامیده میشود نیز میتواند در بازوی لنفادماتوز به دلایل محرکی مانند رشد ناخنها و ضربه به پوست دیده شود. در چنین مواردی با افزایش دما، گزگز، احساس سنگینی، گزگز، قرمزی و درد شدیدتر مواجه میشویم.
تفاوت اندازه گیری بین دو بازو درجه لنف ادم را تعیین می کند
برای تشخیص بیماری، دور در نواحی خاصی از دو بازوی بیمار اندازه گیری می شود. تفاوت بیش از دو سانتی متر در اندازه گیری، لنف ادم در نظر گرفته می شود. اگر این اختلاف 6 سانتی متر یا بیشتر باشد، به عنوان لنف ادم شدید تعریف می شود. با این حال، ظاهر پوست، افزایش دما، لنف ادم یا تشکیل سلولیت از جمله یافته های مهم برای تشخیص هستند. بیمارانی که این شکایات را تجربه می کنند باید با پزشک متخصص فیزیوتراپی و توانبخشی مشورت کنند. علاوه بر این، باید از قبل به بیماران اطلاع داده شود که ممکن است تورم در ناحیه دست یا بازو در طول درمان در کلینیک انکولوژی، پرتودرمانی انکولوژی یا جراحی عمومی ایجاد شود.
او از “درمان دفعی پیچیده”، یک رویکرد درمانی چند جزئی که در درمان ادم لنفاوی استفاده می شود، استفاده می کند. درمان پیچیده دفعی؛ این شامل ترکیبی از آموزش به بیمار از جمله تخلیه دستی لنفاوی، بانداژ، ورزش و مراقبت از پوست است. این روش های درمانی؛ این باید توسط یک متخصص فیزیوتراپی و توانبخشی و یک فیزیوتراپیست لنف ادم که دارای گواهی آموزش لنف ادم است، اعمال شود. درمان پیچیده دفعی با هدف کاهش تورم در بازو و حفظ وضعیت به دست آمده انجام می شود. این روش معنایی مشابه ماساژهای آرامش بخش معمولی که در سالن های ماساژ داده می شود ندارد.
تخلیه لنفاوی دستی: تخلیه لنفاوی دستی (MLD) تضمین می کند که مایع لنفاوی انباشته شده با اعمال فشار سبک با حرکات سبک، آهسته و ریتمیک و با استفاده از مسیرهای لنفاوی دست نخورده به گردش خون اضافه می شود. با تنفس دیافراگمی ترکیب می شود.
درمان فشرده سازی: پس از MLD، یک باند فشاری روی بازو مبتلا به ادم لنفاوی اعمال می شود تا از تداوم کاهش ادم اطمینان حاصل شود. این فرآیند به صورت بانداژ چند لایه، از نوک انگشت شروع می شود و فشار را به سمت بالا کاهش می دهد. انجام تمرینات کاهش دهنده لنف ادم هنگام بانداژ بسیار مهم است.
ورزش: تمرینات لنف ادم با افزایش فعالیت عضلانی بازگشت لنفاوی و وریدی را افزایش می دهد. این روش باید در حالی انجام شود که باند فشاری یا لباس فشاری روی بیمار است. با توجه به ظرفیت ورزش بیمار، سابقه ورزشی قبلی و قدرت عضلانی موجود، تمرینات ایروبیک تقویتی و تنفسی برنامه ریزی شده فردی توصیه می شود. تمرینات تنفسی دیافراگمی باعث افزایش بازگشت لنفاوی می شود.
مراقبت از پوست و ناخن: در لنف ادم، پوست خشک، ترک خورده و مستعد عفونت است، زیرا سیستم ایمنی منطقه ای آسیب دیده است. به همین دلیل، عدم رعایت بهداشت پوست و مراقبت از ناخن می تواند باعث عفونت و قارچی به نام سلولیت شود. صابون های مبتنی بر روغن معدنی باعث پاکسازی و پاکسازی روزانه پوسته پوسته شدن و باکتری ها می شوند.
روش های پیشگیری از لنف ادم
1- پوست را باید همیشه تمیز و کاملا خشک نگه داشت و خیس نگذاشت.
2- باید از ضربه هایی که ممکن است منجر به عفونت شود، مانند بریدگی، خراش سگ و گربه، مگس یا نیش حشرات محافظت شود.
3- دقت شود از بازویی که غده لنفاوی از آن گرفته شده خون گرفته نشود و تزریق انجام نشود و فشار خون اندازه گیری نشود.
4- لباس زیر، لباس و زیورآلات نباید آنقدر تنگ باشد که مانع گردش لنف شود.
5- از انجام کارهای طولانی مدت و شدید مانند اتو کشیدن، جارو کردن، صنایع دستی و بلند کردن بارهای سنگین خودداری شود.
6- ورزش های مناسبی که توسط پزشک برنامه ریزی شده انجام شود و بازو به مدت طولانی بی حرکت بماند.
7- روی بازویی که در معرض خطر ادم لنفاوی است نخوابید.
8- در حین کوتاه کردن ناخن های دست آسیب دیده، پوست نباید کوتاه یا مانیکور شود.
9- موهای زائد را با کمک ریش تراش از بین ببرید، از تیغ استفاده نکنید.
10- بیماران مبتلا به لنف ادم نباید در معرض آب گرم، حمام ترکی، سونا و آب اسپا قرار گیرند و مراقب باشند آفتاب نگیرند.

بدون دیدگاه