غربالگری اول جنین
غربالگری اول جنین;غربالگری سه ماهه اول یک آزمایش قبل از تولد است که اطلاعات اولیه در مورد خطر ابتلای نوزاد به برخی شرایط کروموزومی، به ویژه، سندرم داون (تریزومی ۲۱) و توالی های اضافی در کروموزوم ۱۸ (تریزومی، ۱۸) را ارائه می دهد.
غربالگری سه ماهه اول که تست ترکیبی سه ماهه اول نیز نامیده می شود، دارای دو مرحله است:
آزمایش خون برای اندازه گیری سطح دو ماده خاص بارداری در خون مادر – پروتئین پلاسما مرتبط با بارداری-A (PAPP-A) و گنادوتروپین جفتی انسانی (HCG)

معاینه اولتراسوند برای اندازه گیری اندازه فضای خالی در بافت پشت گردن نوزاد (نور شفاف)
به طور معمول، غربالگری سه ماهه اول بین هفته های ۱۱ تا ۱۴ بارداری انجام می شود.
با استفاده از سن شما و نتایج آزمایش خون و سونوگرافی، پزشک شما میتواند خطر حاملگی نوزاد مبتلا به سندرم داون یا تریزومی ۱۸ را اندازه گیری کند.
اگر نتایج نشان دهد که سطح خطر شما متوسط یا زیاد است، ممکن است غربالگری سه ماهه اول را با آزمایش دیگری که قطعی تر است دنبال کنید.
غربالگری سه ماهه اول بارداری برای ارزیابی خطر حاملگی نوزاد مبتلا به سندرم داون انجام می شود. این آزمایش نیز می تواند اطلاعاتی درمورد خطر تریزومی ۱۸ ارائه دهد.
سندرم داون می تواند موجب اختلالات مادام العمر در رشد ذهنی و اجتماعی و همچنین نگرانی های جسمی متفاوت شود. تریزومی ۱۸ باعث تاخیرهای شدیدتر می شود و اغلب تا سن ۱ سالگی کشنده است.
در غربالگری سه ماهه اول جنین خطر نقص لوله عصبی همانند اسپینا بیفیدا را ارزیابی نمی کند
از آنجایی که غربالگری سه ماهه اول را می توان زودتر از سایر آزمایشات غربالگری قبل از تولد انجام داد،
نتایج را در اوایل بارداری خواهید دید. این به شما زمان بیشتری برای تصمیم گیری در مورد آزمایشات تشخیصی بیشتر، دوره بارداری، درمان پزشکی و مدیریت در حین و پس از زایمان می دهد. اگر کودک شما در معرض خطر بالاتری برای ابتلا به سندرم داون باشد،
زمان بیشتری برای آماده شدن برای مراقبت از کودکی که نیازهای ویژه دارد، خواهید داشت.
بقیه آزمایش های غربالگری را می توان در ماه های آخر بارداری انجام داد. به عنوان مثال، آزمایش چهارگانه، آزمایش خونی است که معمولاً بین هفته های ۱۵ تا ۲۰ بارداری انجام می شود. صفحه نمایش چهارگانه مانیتور می تواند خطر حمل یک جنین یا نوزاد مبتلا به سندرم داون یا تریزومی ۱۸ و علاوه بر آن نقص لوله عصبی مانند اسپینا بیفیدا را نیز ارزیابی کند. برخی از پزشکان ترجیح می دهند نتیجه های غربالگری سه ماهه اول را با صفحه نمایش چهارگانه ی خود ترکیب کنند.
این غربالگری یکپارچه نامیده می شود. این کار می تواند میزان تشخیص سندرم داون را نیز بهبود بخشد.
غربالگری سه ماهه اول اختیاری است
نتایج آزمایش فقط نشان می دهد که آیا شما در معرض خطر حاملگی نوزادی با سندرم داون یا تریزومی ۱۸ هستید، نه اینکه آیا کودک شما واقعاً یکی از این شرایط را دارد یا خیر.
حتما قبل از غربالگری به این نیز فکر کنید که نتایج برای شما چه معنی هایی خواهد داشت. در نظر بگیرید که آیا غربالگری ارزش اضطرابی را دارد که ممکن است ایجاد کند یا اینکه بسته به نتایج، بارداری خود را متفاوت مدیریت خواهید کرد. همچنین ممکن است در نظر بگیرید که چه سطحی از خطر برای انتخاب یک آزمایش پیگیری تهاجمی تر کافی است.
غربالگری جنین در سه ماهه اول یک آزمایش معمول در غربالگری قبل از تولد است. غربالگری همچنین هیچ خطری برای سقط جنین مادر و یا سایر عوارض بارداری را برای مادر و جنین ندارد.
آماده شدن برای غربالگری سه ماهه اول مادر نیازی به انجام کار خاصی ندارید. می تواند قبل از آزمایش خون و سونوگرافی به طور معمول غذا بخورد و یا بنوشد
غربالگری سه ماهه اول شامل خونگیری و معاینه اولتراسوند است.
در طول آزمایش خون، پزشک با وارد کردن یک سوزن در رگ بازوی شما، نمونه خون می گیرد. نمونه خون دریافت شده برای تجزیه و تحلیل به آزمایشگاه های معتبر فرستاده می شود. می توانید حال بلافاصله به فعالیت های معمول خود برگردید.
معاینه سونوگرافی
برای معاینه سونوگرافی، به پشت روی میز معاینه دراز می کشید.پزشک یا تکنسین اولتراسوند یک مبدل – یک دستگاه پلاستیکی کوچک که امواج صوتی را ارسال و دریافت می کند – روی شکم شما قرار می دهد. امواج های صوتی منعکس شده، به صورت دیجیتالی به تصاویر روی مانیتور مورد نظر تبدیل می شوند.پزشک یا تکنسین شما از این تصاویر برای اندازه گیری اندازه فضای خالی در بافت پشت گردن کودک شما استفاده می کند.
سونوگرافی ضرری ندارد و می توانید بلافاصله به فعالیت های معمول خود بازگردید.
این مقاله برای تشریح پیشرفت ها و آزمایش های مهمی که در ۱۰ سال اخیر در زمینه زنان و زایمان و پریناتولوژی پیشرفت کرده است تهیه شده است. در آغاز دهه ۲۰۰۰، فناوری به اندازه کافی توسعه نیافته بود یا ما به عنوان پزشک نتوانستیم به اندازه کافی از فناوری بهره مند شویم. با سونوگرافی، ما توانستیم رشد نوزادان را به طور تقریبی ارزیابی کنیم و حتی به سختی میتوانیم جنسیت آنها را پیشبینی کنیم. امروزه با گرفتن تصاویر باکیفیت با سونوگرافی می توانیم نوزاد را در رحم به خوبی ارزیابی کنیم و با آزمایش DNA جنین که از خون مادر ساخته شده است، این شانس را داریم که ساختار ژنتیکی نوزاد را به وضوح مشخص کنیم.
در این مقاله برای زوج هایی که در راه مادر و پدر شدن هستند توضیح داده می شود که آزمایش دوبل، تست چهارگانه، اندازه گیری ضخامت نوکال، آزمایش DNA جنین (معاینه ژنتیکی نوزاد از خون مادر)، آمنیسنتز و آزمایش CVS به معنی.
با توجه به برجستگی طب پیشگیرانه و پیشگیرانه در سال های اخیر، این موضوع در حوزه زنان و زایمان نیز اهمیت پیدا کرده و تشخیص مشکلات و بیماری ها در نوزادان متولد شده در رحم مادر در اولویت قرار گرفته است. سندرم داون (منگولیسم) که یکی از بیماری های ژنتیکی پیشرو است، یک بیماری ژنتیکی است که با افزایش سن مادر، فراوانی آن افزایش می یابد.
سندرم داون چیست؟
نوزادانی که با این بیماری متولد می شوند درجات مختلفی از عقب ماندگی ذهنی، اختلالات در قلب، دستگاه گوارش و سیستم عصبی دارند. از آنجایی که این نوزادان از هوش و سلامت جسمانی همسالان خود برخوردار نیستند، این وضعیت می تواند در طول سال ها به شرایط بسیار سختی هم برای نوزاد و هم برای خانواده تبدیل شود. بسیاری از آنها به دلیل مشکلات قلبی و ریوی و همچنین عقب ماندگی ذهنی نمی توانند زندگی سالمی داشته باشند و مجبورند بیشتر عمر خود را در بیمارستان بگذرانند.
نوزادان مبتلا به سندرم داون اغلب در مادران بالای ۳۵ سال که باردار می شوند، دیده می شود، اما گاهی اوقات در مادرانی که جوان هستند و هیچ بیماری ژنتیکی در خانواده خود ندارند، دیده می شود.
به همین دلیل آزمایش هایی برای تشخیص بیماری های ژنتیکی به ویژه سندرم داون ساخته شده و در حال توسعه است.
ما متخصصان زنان و زایمان در تلاشیم تا با وسایلی که در اختیار داریم به خانواده اطلاع دهیم که فرزندی سالم به خصوص مبتلا به سندرم داون در رحم مادر خواهند داشت. هدف ما افشای نوزاد بیمار نیست، بلکه این است که به خانواده یک خبر خوب روشن و آرامش بخش بدهیم.
بیشتر بدانید : درد ماموگرافی – ماموگرافی – بیوپسی سینه – سونوگرافی در منزل
اندازه گیری ضخامت ناپ و تست دوبل
اولین مورد از این آزمایشها اندازهگیری شفافیت نوکال و آزمایش دوگانه است که باید بین هفتههای ۱۱-۱۴ بارداری انجام شود.
در برخی بیماریهای ژنتیکی یا ساختاری، بهویژه در نوزادان مبتلا به سندرم داون و برخی از نوزادان مبتلا به بیماری قلبی، بین هفتههای ۱۱-۱۴ بارداری مایع در پشت نوزاد تجمع مییابد و این مایع پس از هفته چهاردهم از بین میرود.
به همین دلیل لازم است بین این هفته ها توسط پزشک بررسی شود که آیا افزایش ضخامت نوکال وجود دارد یا خیر. نکته ای که باید در نظر داشته باشید این است که افزایش ضخامت گردن نشانه مطمئنی از بیمار بودن نوزاد نیست.
باز هم در سونوگرافی که در این هفته ها انجام می شود می توان برخی از معاینات مانند جریان برگشتی دریچه قلب نوزاد، وجود استخوان بینی را انجام داد.
اندازه گیری شفافیت نوکال باید توسط پزشکان مجرب در این زمینه انجام شود. در حالی که گاهی اوقات می توان این اندازه گیری را در چند دقیقه انجام داد، گاهی اوقات ممکن است زمان زیادی طول بکشد زیرا کودک در موقعیت مناسب قرار ندارد.
اگرچه برخی استثناها وجود دارد، اما مطلوب است که اندازه گیری ضخامت نوکال زیر ۲٫۵ میلی متر باشد. این وضعیت خوبی است.
افزایش ضخامت نوکال به میزان ۲٫۵ میلی متر، به خصوص بیش از ۴ میلی متر، ممکن است نشانه ای از وجود مشکلاتی در سلامت نوزاد باشد.
پس از اندازه گیری صحیح شفافیت نوکال، فاز DUAL TEST شروع می شود.
سعی می شود با ثبت مقدار ضخامت گردن تعیین شده در آزمایش دوبل، مقادیر خونی مادر، سن مادر، تاریخ آخرین قاعدگی و سیگار کشیدن یا عدم مصرف سیگار، خطر ابتلا به بیماری ژنتیکی در نوزاد محاسبه شود. .
دقت تست دو و چهارگانه که در هفته های بعد انجام می شود حدود ۷۰-۸۰ درصد است.
به عبارت دیگر، این دو آزمون دارای ۲۰ درصد خطا هستند. این نشان می دهد که در ۱ از ۵ بیمار می توان نتیجه اشتباهی به دست آورد.
بنابراین تشخیص مشکل در تست دوگانه و چهارگانه به طور کامل نشان دهنده بیماری نوزاد نیست.
تشخیص مشکلات در این تست ها تنها نشان دهنده بررسی دقیق تر است.
تست سه گانه و چهارگانه
آزمایش های دیگری که می توان برای تشخیص بیماری های ژنتیکی، به ویژه سندرم داون، در نوزاد در رحم ۱۶-۲۰ انجام داد. این آزمایشهای سهگانه و چهارگانه هستند که بین هفتههای بارداری انجام میشوند.
آزمایش سه گانه امروز دیگر انجام نمی شود. تست چهارگانه جایگزین این تست شده است.
در این آزمایشها مقادیر سونوگرافی نوزاد (فاصله بین استخوانهای جمجمه)، مقادیر خون مادر، سن مادر، آخرین دوره قاعدگی در رایانه ثبت میشود تا خطر آن محاسبه شود.
دقت در حدود ۷۰-۸۰٪ است.
تست کواد همچنین به ما در تشخیص بیماری کمک می کند که با باز بودن ستون فقرات در نوزاد به نام نقص لوله عصبی خود را نشان می دهد.
همه این تست ها تست های غربالگری هستند. به طور ریاضی خطر خانواده برای داشتن یک نوزاد مبتلا به یک بیماری ژنتیکی را محاسبه می کند.
با این حال، نمی تواند اطلاعات دقیقی در مورد اینکه آیا نوزاد کاملاً سالم است یا بیمار ارائه دهد.
فقط می تواند احتمال داشتن یک نوزاد بیمار را بالا یا پایین تعیین کند.
از آنجایی که میزان دقت در تمرین خود ما ۸۰٪ است و مشکلات ستون فقرات را در تست چهارگانه تشخیص می دهد، ۱۱-۱۳٫ اندازه گیری ضخامت نوکال و تست دوگانه در هفته، ۱۶-۱۸٫ سعی داریم با انجام تست های چهارگانه هر هفته دقت تست ها را افزایش دهیم.
در صورت وجود خطر بالای مشکلات در هر یک از این تست ها، مناسب ترین تست های CVS، آمنیوسنتز یا DNA جنین انتخاب و برای تشخیص قطعی توصیه می شود.
آمنیوسنتز و CVS (نمونه برداری از پرزهای کوریونی)
آزمایشهایی که میتوان برای یافتن سلامت ژنتیکی نوزاد انجام داد، آزمایشهای CVS و آمنیوسنتز است.
حاشیه دقت نزدیک به ۱۰۰٪ است. اما از آنجایی که نمونه بافتی با ورود سوزن به رحم گرفته می شود، متأسفانه در هر هزار نوزاد می تواند ۵ مرگ را به همراه داشته باشد. به عبارت دیگر، از هر ۲۰۰ نوزادی که تحت آمنیوسنتز یا CVS قرار گرفته اند، ۱ نفر ممکن است پس از عمل بمیرد.
به دلیل این خطر، این روش ها برای هر مادر باردار انجام نمی شود. این روش ها فقط در موارد ضروری استفاده می شود.
روش CVS (معاینه پرزهای کوریونی) ۱۲-۱۴ بارداری. در هفته انجام می شود. از جدا کردن یک تکه بافت با سوزن از جفت (همسر نوزاد) که در آن کودک تغذیه می شود، ساخته می شود. این یک روش تا حدودی دردناک است. نتایج در ۷-۱۰ روز در دسترس است.
در مقایسه با آمنیوسنتز، این مزیت است که نتایج در هفته های اولیه و سریعتر به دست می آید.
پس از انجام عمل، خطر از دست دادن نوزاد به دلیل انجام عمل کمی بیشتر است. بنابراین، در افرادی که خطر بالای مشکلات ژنتیکی ندارند، می توان چند هفته دیگر برای آمنیوسنتز کم خطرتر انتظار داشت.
آمنیوسنتز ۱۶-۲۰ است. در طول هفته های بارداری، نمونه مایعی از رحم مادر با یک سوزن هدایت شونده با سونوگرافی گرفته می شود و از آنجا به کیسه حاملگی پر از مایع حاوی نوزاد می رسد. نتایج نهایی پس از ۳ هفته در دسترس است.
نتایج در آزمایشگاه ژنتیک ارزیابی می شود.
به ندرت (۰٫۵-۱%) تحقیقات ژنتیکی ممکن است به نتیجه نرسد.
آزمایش آمنیوسنتز یا CVS برای چه کسانی توصیه می شود؟
آمنیوسنتز؛ در سال های گذشته به طور معمول به مادران باردار بالای ۳۵ سال توصیه می شد.
با این حال، پس از مطالعات اخیر، انتظار می رود که والدین با توجه به آزمایشات غربالگری که در بالا ذکر شد، تصمیم به آمنیوسنتز را همراه با اطلاعات و توصیه های پزشک بگیرند.
*افزایش ضخامت نوکال نوزاد یا
*زنان باردار که در آزمایشات غربالگری در معرض خطر قرار دارند،
* کسانی که در خانواده خود بیماری ژنتیکی دارند،
*آمنیوسنتز باید توسط پزشک به زوج هایی توصیه شود که صد در صد می خواهند بدانند که آیا فرزندشان بیماری ژنتیکی دارد یا خیر.
بیشتر بدانید : اندومتریوز – علایم اندومتریوز – تصویری از اندومتریوز – ماموگرافی سه بعدی – سونوگرافی ژل پاژ
تست DNA جنین بررسی ژنتیکی نوزاد از خون مادر
از آنجایی که روش آمنیوسنتز خطر از دست دادن نوزاد را در ۲۰۰ سال به همراه دارد، دانشمندان به دنبال آزمایش های جدیدی هستند. در نتیجه در ۲-۱ سال گذشته سلول های نوزاد در خون گرفته شده از مادر در مراکز متعددی در آمریکا و اروپا پیدا شده و فرصت آنالیز ژنتیکی فراهم شده است. امروزه در کشور ما و بسیاری از کشورها، لوله آزمایش خون گرفته شده از مادر بدون اینکه نوزاد را در معرض خطر قرار دهد، امکان تشخیص ژنتیکی به ویژه سندرم داون را در نوزاد باز کرده است.
دقت نزدیک به ۱۰۰٪ است. این یک تشخیص با دقت بالا ۹۶٪ – ۹۹٪ ارائه می دهد.
بدون شک این یک انقلاب بزرگ در پزشکی است.
با این حال، هزینه بالای آن
هنوز تشخیص ۱۰۰٪ ارائه نشده است
به همین دلیل، امروزه هنوز استفاده معمولی ندارد.
هزینه آزمایش DNA جنین به سرعت در حال کاهش است. هنگامی که هزینه به سطح معقول کاهش می یابد، آزمایش DNA جنین جایگزین آزمایش دوگانه و آزمایش چهارگانه می شود زیرا دقت بالایی دارد.
اگر آزمایش DNA جنین انجام شود نیازی به آزمایش دو و چهارگانه نیست.
آزمایش DNA جنین در درجه اول توسط خانواده های در معرض خطر در آزمایش های دوگانه و چهارگانه و همچنین هر خانواده بدون مشکل مالی قابل انجام است.
به همین دلایل ما به انجام اقدامات لازم به ویژه اندازه گیری ضخامت خوب مانند قبل ادامه می دهیم.
ما برای موارد ضروری FETAL DNA یا آمنیوسنتز را توصیه می کنیم.
آزمایش DNA جنین روز ۱۰ تا ۲۰ بارداری. بین هفته ها قابل انجام است
تست DNA جنین برای چه کسانی توصیه می شود؟
با این حال، تکیه بر این آزمایش به تنهایی بدون معاینات دیگر (اندازه گیری ضخامت گردن / سونوگرافی اسکن جنین) در این مرحله کافی نیست.
۱۱-۱۳٫ ارزیابی ضخامت نوکال استخوان بینی در هفته
سونوگرافی اسکن دقیق در هفته ۲۰-۲۲ مورد نیاز است.
تست های دوگانه و چهارگانه برای مواردی انجام می شود که مشکلات / خطرات اضافی را به همراه ندارند.
**۳۵ سال به بالا
**بیمارانی که در سونوگرافی مشکل دارند
**برای موارد با خطر در تست های دوگانه و چهارگانه
** تست DNA جنین برای زوج هایی که در بارداری قبلی بیماری ژنتیکی دارند توصیه می شود.
اگر بیماری در این آزمایش تشخیص داده شد، یک بار دیگر با آمنیوسنتز / CVS تایید می شود.
امیدوارم مقاله ای که برای بیماری های ژنتیکی و تشخیص آنها تهیه کرده ام اطلاعات روشنگرانه مفیدی در اختیار شما قرار داده باشد و همه والدین با گرفتن نتیجه مثبت خوب از آزمایش های ذکر شده بتوانند فرزندی سالم از نظر جسمی و روحی داشته باشند.
بیشتربدانید : ناهنجاریهای مادرزادی
ناهنجاری مادرزادی چیست؟
نقص مادرزادی مشکلی است که بر نحوه تشکیل ویا نحوه عملکرد اعضای بدن کودک تأثیر می گذارد. نوزاد با این مشکل متولد می شود، اما ممکن است تا دیرتر ظاهر نشود. گاهی اوقات، این مشکلات ارثی است (که در داخل خانواده منتقل می شود). علت آن اغلب ناشناخته است.
برخی از ناهنجاری های مادرزادی (همچنین به نام “ناهنجاری های مادرزادی” یا “نقایص مادرزادی”) خفیف هستند و نیازی به درمان ندارند. موارد دیگری نیز وجود دارند که می توانند جدی باشند و نیاز به درمان مادام العمر دارند.
در ناهنجاری های مادرزادی چه اتفاقی می افتد؟
انواع مختلفی از نقایص مادرزادی وجود دارد، مانند:
مشکلات قلبی، مانند سندرم هیپوپلاستیک قلب چپ، جابجایی شریان های بزرگ و تترالوژی فالوت
اسپینا بیفیدا
شکاف کام و لب
پاچنبری
سندرم داون
هموفیلی
دررفتگی مادرزادی مفصل ران
بیماری تای ساکس
فنیل کتونوری، که بر نحوه پردازش پروتئین توسط بدن تأثیر می گذارد
سندرم الکل جنینی
ناهنجاری های مادرزادی چگونه تشخیص داده می شوند؟
نقایص مادرزادی معمولاً با آزمایش ژنتیکی که با نمونه های کوچک خون یا بزاق انجام می شود، تشخیص داده می شود. این آزمایشات را می توان قبل از تولد نوزاد، بلافاصله پس از تولد نوزاد (مانند غربالگری نوزاد) یا بعد از آن انجام داد.
در دوران بارداری، آزمایش ژنتیک را می توان با استفاده از نمونه های کوچک مایع آمنیوتیک (آمنیوسنتز) یا پرزهای جفت (نمونه برداری از پرزهای کوریونی) انجام داد. آزمایش ژنتیک نیز می تواند به عنوان بخشی از IVF انجام شود. جنین را می توان قبل از قرار دادن در رحم ارزیابی کرد.
تست های قبل از تولد
آزمایشات قبل از تولد نوزاد انجام می شود. در مراقبت های دوران بارداری، آزمایش خون و سونوگرافی انجام می شود تا مشخص شود که آیا نوزاد ممکن است ناهنجاری ژنتیکی داشته باشد یا خیر. اگر نتایج بهدستآمده نگرانکننده باشد، والدین ممکن است آزمایشهای بیشتر را ادامه دهند.
غربالگری نوزادان
تست های غربالگری نوزادان برای تشخیص برخی از انواع مشکلات سلامتی در نوزادان انجام می شود. اینها شرایطی هستند که قابل درمان هستند، به همین دلیل است که تشخیص آنها در اسرع وقت بسیار مهم است. با اجازه والدین، نوزادان از نظر PKU، کم کاری مادرزادی تیروئید، بیماری سلول داسی شکل و حدود ۳۰ بیماری دیگر غربالگری می شوند.
تست های دیگر
گاهی اوقات این نوع ناهنجاری ها در دوران بارداری یا در آزمایش های غربالگری نوزادان تشخیص داده می شوند. اگر یک بیماری ژنتیکی در خانواده وجود داشته باشد یا اگر نوزاد علائم یک بیماری ژنتیکی داشته باشد، والدین ممکن است آزمایشات بیشتری را انجام دهند. یک مشاور ژنتیک می تواند به شما کمک کند تا بفهمید کدام آزمایش در مورد شما بیشتر توصیه می شود.
چرا نقایص مادرزادی رخ می دهد؟
علت بیشتر این مشکلات سلامتی ناشناخته است. برخی ارثی هستند، در حالی که برخی دیگر ارثی نیستند. سایر علل احتمالی عبارتند از:
تغییر در ژن های نوزاد، مانند جهش یا کروموزوم اضافی
برخی از انواع داروهای مصرف شده در دوران بارداری
سیگار کشیدن، نوشیدن الکل یا مصرف مواد مخدر در دوران بارداری
عفونت های دوران بارداری (مانند توکسوپلاسموز یا آبله مرغان)
قرار گرفتن در معرض مواد شیمیایی در دوران بارداری (به عنوان مثال، سرب یا جیوه)
بیشتربدانید:سونوگرافی در بارداری–شرایط سونوگرافی حاملگی
آیا می توان از نقایص مادرزادی هم پیشگیری کرد؟
والدین می توانند برخی از کارها را قبل و در طول بارداری انجام دهند تا به کاهش احتمال تولد نوزاد با نقص مادرزادی کمک کنند، مانند:
مکمل های اسید فولیک مصرف کنید
مطمئن شوید که هیچ گونه بیماری مقاربتی (STD) ندارید
مطمئن شوید که تمام واکسیناسیون ها به روز هستند
فقط داروهایی را مصرف کنید که کاملاً ضروری هستند و با تأیید پزشک
اجتناب از الکل و مواد مخدر
سیگار نکشید و از سیگار کشیدن غیرفعال خودداری کنید (قرار گرفتن در معرض دود تنباکو که توسط افراد دیگر دود می شود)
والدین چگونه می توانند کمک کنند؟
اگر فرزند شما با نقص مادرزادی متولد شده است:
احساسات خود را بپذیرید و بپذیرید. ممکن است دچار شوک شوید، خبر را انکار کنید، یا در غمگینی و/یا خشم فرو بروید. احساسات خود را بپذیرید و در مورد آنها با همسر یا شریک زندگی خود و سایر اعضای خانواده خود صحبت کنید. همچنین میتوانید با یک مددکار اجتماعی، روانشناس یا درمانگر صحبت کنید.
از فرزندت لذت ببر با در آغوش گرفتن او، بازی با او، مشاهده لحظاتی که او در حال رسیدن به نقاط عطف رشد است (حتی اگر همزمان با سایر کودکان اتفاق نیفتد) و به اشتراک گذاشتن، به خود اجازه دهید مانند هر والدین دیگری از کودک خود لذت ببرید. شادی او با خانواده و دوستانش برخی از والدین به این فکر می کنند که آیا باید برای فرزندانشان کارت تولد بفرستند. این یک تصمیم کاملا شخصی است. فقط به این دلیل که فرزند شما با یک مشکل سلامتی متولد شده است، به این معنی نیست که شما نباید در مورد اضافه شدن جدید به خانواده خود هیجان زده باشید.
تا جایی که می توانید یاد بگیرید و به دنبال حمایت باشید. درک اینکه کودک شما چه مشکلی دارد می تواند به شما در ارائه بهترین مراقبت کمک کند. هر گونه نگرانی یا سوالی که دارید از تیم پزشکی فرزندتان بپرسید. صحبت کردن با کسی که تجربه مشابه شما را داشته است نیز می تواند کمک کند. پیوستن به یک گروه متخصص پشتیبانی را در نظر بگیرید. آن را به صورت آنلاین جستجو کنید یا از ارائه دهنده مراقبت های بهداشتی یا مددکار اجتماعی فرزندتان در مورد چنین گروه هایی در منطقه خود بپرسید.
برای کسب اطلاعات درباره پانورکس دیجیتال و پانورکس در جردن بر روی آن ها کلیک کنید.
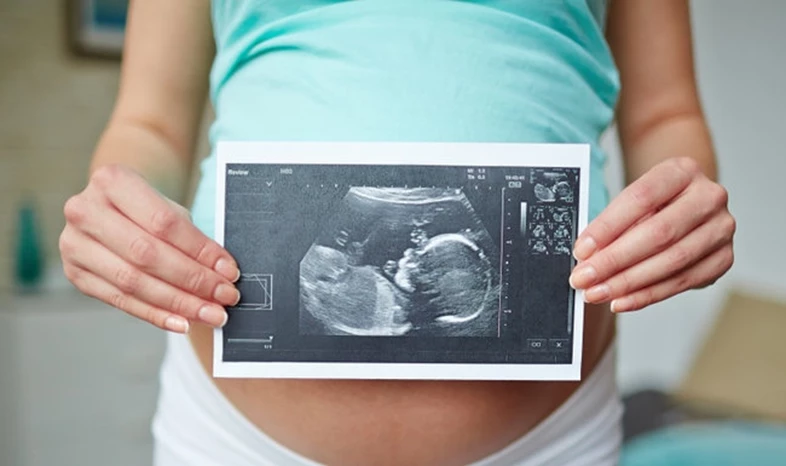
آزمایشات قبل از تولد به ارزیابی سلامت جنین کمک می کند. به لطف این آزمایشات، مشکلات احتمالی در کودک در حال رشد را می توان در مراحل اولیه تشخیص داد. این آزمایشات به درک وضعیت عمومی نوزاد کمک می کند و در صورت لزوم کودک مداخله می کند. بنابراین، هدف این است که کودک رشد خود را در رحم به روشی سالم کامل کند. در مواردی که ماندن نوزاد در رحم خطر دارد، ممکن است گزینه زایمان زودرس مطرح شود. یکی از آزمایشهای پرکاربرد قبل از تولد، تست بدون استرس (NST) است.
NST چیست؟
تست بدون استرس یا NST یک تست قبل از تولد است که برای بررسی سلامت نوزاد استفاده می شود. با این آزمایش ضربان قلب نوزاد کنترل می شود. با دستگاه NST، ضربان قلب نوزاد هنگام حرکت یا استراحت کودک ثبت می شود. به این ترتیب بررسی می شود که آیا نوزاد می تواند ضربان قلب خود را در پاسخ به حرکات بدن افزایش دهد یا خیر. به طور معمول، درست مانند کودکان و بزرگسالان، ضربان قلب نوزادان باید با حرکت افزایش یابد. اگر ضربان قلب نوزاد هنگام حرکت زیاد نشود، ممکن است تصور شود که نوزاد از اکسیژن محروم است.
سوالی است که اغلب توسط مادران باردار پرسیده می شود. برای انجام NST، بارداری باید وارد سه ماهه سوم شده باشد. اگرچه تست NST معمولا بعد از هفته ۳۲ انجام می شود، اما در بارداری های پرخطر بین هفته های ۲۶-۲۸ قابل انجام است. همچنین می تواند در هفته انجام شود.
NST برای چه کسانی انجام می شود؟
NST ممکن است برای هر زن باردار لازم نباشد. با این حال، به ویژه در بارداری های پرخطر، NST منظم ممکن است برای نظارت دقیق بر سلامت نوزاد مفید باشد. شرایطی که ممکن است پس از ورود به سه ماهه سوم بارداری نیاز به NST داشته باشند:
حاملگی چند قلو که می تواند عوارض مختلفی ایجاد کند
مادر یک بیماری پزشکی مانند دیابت نوع ۱، بیماری مزمن قلبی یا فشار خون بالا در دوران بارداری دارد
تولد دو هفته از تاریخ برنامه ریزی شده به تاخیر افتاد
مادر در بارداری های قبلی عوارضی را تجربه کرده است
در صورت کند شدن حرکات نوزاد در رحم یا اختلال رشدی احتمالی
در صورت وجود ناسازگاری خون
می توان آن را به عنوان کاهش مایع آمنیوتیک (الیگوهیدرآمنیوس) ذکر کرد.
NST چگونه انجام می شود؟
NST یک تست نسبتا آسان است. مادران باردار اغلب این سوال را می پرسند که “قبل از انجام NST چه باید کرد؟” ممکن است سوالات مشابهی مطرح شود. زنان باردار قبل از NST نیازی به انجام هیچ عمل اضافی ندارند.
قبل از عمل NST، فشار خون مادر باردار اندازه گیری می شود. اندازه گیری فشار خون ممکن است چندین بار در طول روش NST تکرار شود. پس از اندازه گیری فشار خون، از مادر باردار خواسته می شود که روی میز معاینه دراز بکشد. سپس ژل مخصوصی روی شکم مادر باردار زده می شود. بخشی از دستگاه NST روی ژل قرار می گیرد. به لطف این قطعه، ضربان قلب نوزاد در طول عمل کنترل می شود. برای مشاهده انقباضات داخل رحم، دستگاهی روی رحم قرار می گیرد. به لطف این دو قسمت، ضربان قلب و حرکات نوزاد در رحم ثبت می شود.
NST چقدر طول می کشد؟
موضوع ممکن است از فردی به فرد دیگر متفاوت باشد. اگر کودک فعال باشد، NST را می توان تنها در ۲۰ دقیقه انجام داد، در حالی که اگر کودک غیر فعال و خواب باشد، NST زمان بیشتری می برد. اگر نوزاد متولد نشده خواب باشد، ممکن است لازم باشد نوزاد را بیدار کنید تا روش NST کامل شود. برای این کار، نزدیک کردن یک دستگاه صوتی به شکم مادر و یا اینکه مادر باردار چیزی بخورد و بنوشد، ممکن است مفید باشد.
نتایج اندازه گیری NST در دوران بارداری بلافاصله پس از عمل قابل دسترسی است. بنابراین، نیازی به انتظار برای نتایج بعد از عمل نیست.
NST همچنین می تواند برای نظارت بر درد و انقباضات استفاده شود. “مقدار درد در NST چقدر باید باشد؟ حد درد در NST چقدر است؟” سوالاتی از این دست اغلب پیش می آید. حداقل ۳ انقباض منظم NST بیش از ۴۰ میلی متر جیوه به مدت ۲۰ دقیقه نشان می دهد که زایمان شروع شده است.
چگونه نتیجه NST را ارزیابی کنیم؟
دو نتیجه متفاوت ممکن است بر اساس مقادیر NST ایجاد شود:
واکنشی: در NST قبل از هفته ۳۲ انجام شد. اگر ضربان قلب نوزاد حداقل دو بار در یک بازه زمانی ۲۰ دقیقه ای نسبت به ضربان طبیعی خود افزایش یابد و هر شتاب حداقل ۱۰ ثانیه طول بکشد، نتیجه واکنشی است. مقادیر طبیعی NST در آزمایش انجام شده پس از ۳۲ هفته؛ ضربان قلب نوزاد در هر ۲۰ دقیقه حداقل دو بار نسبت به حالت عادی شتاب می گیرد و این شتاب حداقل ۱۵ ثانیه طول می کشد.
غیر واکنشی: اگر حرکات ضربان قلب نوزاد کمتر از مقادیر مورد انتظار باشد. نتیجه NST غیر واکنشی است. یک نتیجه غیر واکنشی ممکن است دیده شود زیرا کودک غیرفعال یا خواب است.
دوره NST ممکن است کمی تمدید شود تا نتایج آزمایش واکنشی به دست آید. اگر معیارهای نتیجه واکنشی در مدت طولانی برآورده شود، تصمیم گرفته می شود که ضربان قلب نوزاد طبیعی باشد. با این حال، اگر با وجود ادامه روش NST به مدت ۴۰ دقیقه، نتیجه همچنان غیر واکنشی باشد، پزشک ممکن است آزمایشهای مختلف قبل از تولد را برای بررسی سلامت نوزاد درخواست کند.
این تست ها شامل:
مشخصات بیوفیزیکی: مشخصات بیوفیزیکی; روشی است که در آن تنفس نوزاد، حرکات، تون عضلانی و میزان مایع آمنیوتیک موجود در آن از طریق سونوگرافی نشان داده و تفسیر می شود. مشخصات بیوفیزیکی معمولاً همراه با نتایج NST ارزیابی می شود و اطلاعاتی در مورد وضعیت سلامت نوزاد ارائه می دهد. ویژگی های سونوگرافی نوزاد و نتایج NST از ۱۰ مورد ارزیابی قرار می گیرد. این نکات؛ تنفس ریتمیک نوزاد ۲ امتیاز، حرکت ۲ امتیاز، تون عضلانی ۲ امتیاز و مایع آمنیوتیک ۲ امتیاز کافی است.
اگر نتایج NST در سطح مورد نظر باشد، ۲ امتیاز دیگر اضافه می شود. نوزادان با مشخصات بیوفیزیکی ۱۰ امتیاز سالم در نظر گرفته می شوند. با این نتایج، توصیه می شود که مادر باردار معاینات معمول خود را ادامه دهد. ممکن است در نوزادان با نمره بیوفیزیکی ۸ آزمایشات بیشتری لازم باشد. در مواردی که امتیاز ۶ یا کمتر باشد. تصمیم به زایمان را می توان با در نظر گرفتن عواملی مانند هفته بارداری و سلامت مادر باردار اتخاذ کرد.
تست استرس انقباضی (CST): تست استرس انقباضی را می توان به عنوان NST در حین انقباضات رحمی انجام داد. در CST، انقباض در رحم با تحریک نوک پستان یا تجویز یک ماده محرک ایجاد می شود. با این فرآیند نوعی شبیه سازی تولد برای نوزاد تهیه می شود. انقباضات رحمی سه بار در ۱۰ دقیقه انجام می شود و ضربان قلب کودک در طول این انقباضات کنترل می شود. اگر نوزاد سالم باشد، در این روش مشکلی وجود نخواهد داشت. با این حال، اگر نوزاد نتواند زایمان را تحمل کند، ضربان قلب در طول انقباضات کاهش می یابد. نوزادان با کاهش ضربان قلب در نتیجه CST باید با سزارین به دنیا بیایند، نه با زایمان طبیعی (واژینال).
تفسیر NST یک برنامه کاربردی است که باید توسط پزشکان متخصص در این زمینه انجام شود. نتایج پزشکان؛ با در نظر گرفتن پارامترهای زیادی مانند هفته بارداری، وضعیت سلامت عمومی مادر و نوزاد و شرایطی که ممکن است باعث ایجاد عوارض در دوران بارداری شود، ارزیابی می شود. نتیجه غیر واکنشی NST ممکن است به این معنی نباشد که کودک ناسالم است. مانند هر آزمایش دیگری، ممکن است نتایج نادرستی در NST مشاهده شود. در نتیجه NST و سایر آزمایشات، وضعیتی مانند زایمان زودرس ممکن است به دلیل سلامت نوزاد رخ دهد. در چنین شرایطی پزشک مزایا و معایب زایمان زودرس را با هم ارزیابی می کند و همه احتمالات را برای خانواده توضیح می دهد. تصمیم برای ادامه بارداری یا زایمان با تصمیم مشترک خانواده و پزشک است. امروزه به لطف مراقبت های پیشرفته نوزادان، کاهش قابل توجهی در عوارض مربوط به زایمان زودرس وجود دارد.
با توسعه فناوری، ارزیابی وضعیت سلامت نوزاد با آزمایشات قبل از تولد امکان پذیر شده است. آزمایشات قبل از تولد امکان تشخیص زودهنگام یک مشکل احتمالی در نوزاد و مداخله فوری برای مشکل را فراهم می کند. به همین دلیل انجام آزمایش های لازم قبل از تولد برای مادران باردار بسیار مهم است. انتخاب یک مرکز بهداشتی مجهز از نظر انجام و ارزیابی آزمایشات قبل از تولد و نیاز به مداخله اورژانسی احتمالی در نتیجه آزمایش مفید خواهد بود.
کسب اطلاعات بیشتر:
روش های غربالگری در دوران بارداری
آزمایش DNA جنین (NIPT)
اطلاعات مربوط به ساختار کروموزوم نوزاد را می توان از خون مادر به دست آورد. درخواست آن بعد از هفته دهم بارداری مناسبتر است.
آزمایش DNA جنین چیست؟
از مادر نمونه خون گرفته می شود، DNA نوزاد جدا می شود و معاینات ژنتیکی که در بسته معاینه استاندارد موجود است انجام می شود. نتایج اطلاعاتی در مورد شرایط پاتولوژیک مانند سندرم داون (تریزومی ۲۱)، تریزومی ۱۸ و تریزومی ۱۳ و برخی بیماری های ژنتیکی نادر ارائه می دهد.
در صورت نیاز و تمایل می توان با این آزمایش گروه خونی نوزاد را نیز تعیین کرد.
آزمایش DNA جنین چگونه انجام می شود؟
این تست بسیار حساس است اما هنوز به عنوان تست غربالگری طبقه بندی نشده است. بنابراین این تست یک تست تشخیصی قطعی محسوب نمی شود.
کل ساختار ژنتیکی نوزاد، جهش یا شکستگی کروموزوم را نشان نمی دهد. در صورت لزوم آزمایش DNA جنین از خون مادر در بیمارستان ما انجام می شود.
غربالگری خطر زایمان زودرس
تقریباً ۱۵ درصد از تمام بارداری ها منجر به زایمان زودرس می شود. متأسفانه، شایع ترین علت مرگ نوزادان در سراسر جهان هنوز تولد زودرس است.
خطرات زایمان زودرس
مراقبت از نوزادانی که زندگی را زود شروع می کنند موضوع بسیار خاصی است. بنابراین نکته مهم این است که در صورت امکان از زایمان زودرس جلوگیری شود. اما بیشتر اوقات بیمار دیر می آید و زایمان زودرس اتفاق می افتد که قابل درمان نیست.
امروزه از روش های مختلفی برای تخمین احتمال زایمان زودرس استفاده می شود. در این روش ها از ارزیابی کانال دهانه رحم استفاده می شود.
با این ارزیابی؛
- اندازه دهانه رحم
- ضخامت دهانه رحم
- ساختار دهانه رحم
- ساختار کانال دهانه رحم
- ساختار بخش پایینی رحم
وضعیت عفونت در دهانه رحم و واژن ارزیابی شده و با ترکیب داده های بیمار، خطر احتمالی زایمان زودرس محاسبه می شود.
پیگیری بیماران با خطر زایمان زودرس افزایش یافته و درمان های اضافی برنامه ریزی شده است.
بیشتربدانید:سونوگرافی در ارتوپدی–بهترین زمان سونوگرافی پستان–سونوگرافی سینه در تهران–بیوپسی هسته سوزنی سینه
غربالگری خطر عقب ماندگی رشد
عوامل زیادی وجود دارد که بر رشد جنین در رحم تأثیر می گذارد. برخی از این عوامل قابل پیش بینی هستند.
با این حال، برخی از آنها غیرقابل پیش بینی هستند و می توان آنها را به عنوان علل مربوط به نوزاد، دلایل مربوط به شریک زندگی نوزاد و دلایل مربوط به مادر طبقه بندی کرد.
پیشبینی تاخیر رشد احتمالی نوزاد تا حدی قابل انجام است. با این تستهای غربالگری، بارداریهای در معرض خطر تاخیر رشد شناسایی میشوند و پیگیری دقیقتر بارداری انجام میشود.
نکته مهم دیگر، شناسایی عواملی است که در بارداری با تشخیص تاخیر رشد، رشد نوزاد را متوقف می کند و اقدامات احتیاطی را که می توان انجام داد، تعیین کرد.
غربالگری خطر عقب ماندگی رشد در پریناتولوژی و حاملگی های پرخطر انجام می شود.
تست غربالگری استرپتوکوک گروه B چیست؟ چه زمانی انجام می شود؟
در همه حاملگی ها هفته های ۳۵-۳۷ بارداری. توصیه میشود بین هفتهها یکبار نمونه برداشتهشده از ناحیه رکتوم واژینال را کشت کنید تا وضعیت ناقل آن مشخص شود.
در صورت وجود این میکروارگانیسم، سعی می شود با استفاده از آنتی بیوتیک های محافظ در هنگام تولد از سلامت نوزاد محافظت شود.
اگر اقدامات احتیاطی انجام نشود، ممکن است باعث عفونت های جدی شود که سلامت مادر و نوزاد را تهدید می کند.
غربالگری استرپتوکوک گروه B در بیماران ضروری انجام می شود.
تست غربالگری دیابت در بارداری چیست؟
دیابت بارداری (GDM) که در دوران بارداری تشخیص داده می شود یا در دوران بارداری شروع می شود و مرحله اولیه دیابت در نظر گرفته می شود، گروهی از آزمایشات توصیه شده برای غربالگری است.
چه زمانی قند را در بارداری چک کنیم؟
در بیمار عادی ۲۴-۲۸٫ غربالگری معمول در هفته های بارداری توصیه می شود. اما اگر بیمار پرخطری وجود داشته باشد، می توان آزمایش غربالگری قند را در سه ماه اول بارداری انجام داد.
چگونه دیابت را در دوران بارداری بررسی کنیم؟
بیمار یک ساعت پس از نوشیدن مایعی حاوی ۵۰ گرم قند بر اساس مقادیر قند خون خود ارزیابی می شود.
برای انجام آزمایش نیازی به گرسنگی نیست. علاوه بر این، آزمایشهایی که پس از یک روزه طولانی انجام میشوند ممکن است منجر به نتایج بسیار پایین یا بالا قند خون شوند.
روش دیگر، آزمایش قند ۷۵ گرم، که یک غربالگری تک مرحله ای است، می تواند انجام شود.
آزمایش قند در بارداری چه کاربردی دارد؟
تست تحمل گلوکز که هدف آن حفظ سلامت مادر و نوزاد با رژیم غذایی و درمان مناسب در صورت غربالگری و تشخیص است، در پریناتولوژی و حاملگی های پرخطر استفاده می شود.